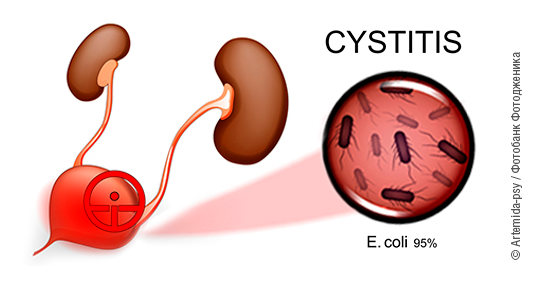
Цистит – это воспаление стенки мочевого пузыря. Он может сопровождаться уретритом (воспалением мочеиспускательного канала), что бывает довольно часто. В зависимости от причин, вызвавших воспаление, выделяют инфекционный, аллергический, менопаузальный и др. циститы.
Симптомы
К характерным симптомам цистита относятся следующие:
-
учащенные позывы к мочеиспусканию;
-
боли и рези до, во время, после мочеиспускания над лоном и в промежности. Боли до мочеиспускания локализуются чаще в надлобковой области и вызваны растяжением мочой воспаленной стенки пузыря, а во время мочеиспускания ее сокращением. После мочеиспускания боли локализуются в уретре, поврежденная слизистая которой раздражается мочой;
-
мочеиспускание малыми порциями, не приносящее облегчения и чувства полного опорожнения мочевого пузыря;
-
моча мутная, с неприятным запахом;
-
наличие крови в моче, особенно в ее последней порции;
-
недержание мочи (внезапный позыв к мочеиспусканию – и больной не успевает добежать до туалета);
-
общее недомогание, иногда возможно повышение температуры до 38 градусов.
Эти симптомы (некоторые из них – например, кровь в моче, недержание или повышение температуры, могут отсутствовать) появляются внезапно и быстро усиливаются в течение первых дней заболевания. Даже если симптомы кажутся вам терпимыми, не стоит откладывать визит к врачу, так как своевременное начало лечения позволяет быстрее справиться с заболеванием и избежать осложнений. Если процесс хронический, то обострение, как правило, протекает с меньшей выраженностью симптомов.
Острый цистит затрагивает внутреннюю оболочку мочевого пузыря – слизистую. При правильном лечении заболевание может пройти бесследно, слизистая оболочка полностью восстановится. Но когда приступы острого цистита повторяются неоднократно (три приступа или более за год либо два приступа и более за полгода), то можно утверждать, что заболевание приняло рецидивирующее течение. Это обусловлено тем, что причина, которая вызвала цистит (инфекция, нарушение кровообращения, травма слизистой), не исчезла. Либо имеет место повторное заражение. Хронический цистит опасен тем, что воспалительный процесс проникает глубже в стенку мочевого пузыря, постепенно изменяя ее и деформируя. Объем мочевого пузыря из-за снижения эластичности тканей может уменьшаться, поверхность слизистой изменяется, на ней появляются дефекты, язвы. При хроническом рецидивирующем течении симптомы могут быть более стертыми, чем при остром. Но в запущенных случаях, наоборот, отмечаются очень сильные боли и дизурические явления (проблемы с мочеиспусканием – частые позывы, недержание мочи, болезненное мочеиспускание и др.), человек не может вести нормальный образ жизни.
Кроме того, цистит может сам являться симптомом того или иного заболевания. Но в этом случае, как правило, наличествуют и другие проявления. Многие пациенты склонны не обращать на них внимания и все списывать на цистит. Очень важно внимательно к себе относиться и не пропустить сигналов о том, что проблемы со здоровьем гораздо серьезнее.
Какие симптомы нехарактерны для цистита?
-
Озноб, повышение температуры выше 38 градусов, боли в пояснице. Эти симптомы могут указывать на то, что воспаление достигло почек. Необходимо срочно обратиться к урологу. При сильных болях, температуре, ознобе, рвоте, незамедлительно вызывайте скорую помощь.
-
Обильные выделения из влагалища (с неприятным запахом, творожистые, пенистые, желтые или зеленые), зуд, жжение, покраснение в области входа во влагалище, наружных половых органов, боли внизу живота, никак не связанные с мочеиспусканием, говорят о наличии воспалительного процесса половых органов. Здесь потребуется консультация гинеколога, который возьмет мазки из влагалища, даст рекомендации, какие сдать анализы на заболевания, передающиеся половым путем (ЗППП). Это связано с тем, что многие ЗППП поражают не только половые пути, но и мочевой пузырь. Бывает и так, что единственным явным проявлением ЗППП становится именно цистит (например, при уреаплазмозе).
Причины
Инфекция – главный «виновник» цистита. Практически 90 % циститов имеют инфекционную природу, и лишь 10 % случаев обусловлены иными причинами: аллергией, химическими поражениями, нейрогенными факторами, травмами, лучевым поражением и др. Но не стоит забывать о том, что любая из вышеназванных причин, в свою очередь, снижает способность слизистой мочевого пузыря противостоять внедрению в нее инфекции. Поэтому любой неинфекционный цистит может без лечения перерасти в инфекционный.
Чаще циститом страдают женщины. У мужчин он встречается редко. Это связано с анатомическими особенностями строения уретры (мочеиспускательного канала) у представителей разных полов. У женщин уретра короткая (3,5–4 см) и прямая, рядом расположены вход во влагалище и анус (они являются источником условно-патогенной и патогенной флоры). Это дает возможность инфекционным агентам (бактериям, грибкам, простейшим и даже гельминтам) проникать в уретру и подниматься вверх до мочевого пузыря. Усугубляет ситуацию несоблюдение гигиенических мер – туалет наружных половых органов надо проводить дважды в день, после акта дефекации необходимо подмываться (причем вода должна стекать спереди назад), во время менструации важно достаточно часто менять гигиенические средства.
В большинстве случаев цистит вызывает именно сапрофитная и условно-патогенная флора – то есть те бактерии, которые у здорового человека встречаются в кишечнике, во влагалище, на поверхности кожи и слизистых: кишечная палочка, стафилококк, протей. При ослаблении защитных сил организма (местных или общих) не опасные ранее бактерии становятся возбудителями заболеваний. Их можно выявить в моче, которая в норме стерильна, бактерий в ней быть не должно.
Органы мочевыделительной системы достаточно хорошо защищены природой от инфекционных заболеваний. Прежде всего, защиту обеспечивает само выделение мочи. Моча образуется в верхних отделах мочевыделительной системы (почках), спускается вниз по мочеточникам, накапливается в мочевом пузыре и выводится наружу через уретру.
Именно ток мочи сверху вниз и регулярное ее выведение не дают возможности бактериям, проникшим в мочевой тракт, закрепиться там. Секрет парауретральных желез обладает бактерицидным действием, сфинктер мочевого пузыря находится в сомкнутом состоянии все время, кроме момента мочеиспускания, поверхность эпителия мочевого пузыря покрыта мукополисахаридами – веществами, препятствующими прикреплению бактерий, сама моча обладает бактерицидными свойствами. Причем, когда ночью не работает механизм «вымывания» бактерий, вступает в силу защитный механизм «концентрирования мочи», усиливающий ее антибактериальные свойства. Все это не дает попавшим в уретру микроорганизмам распространяться вверх – в мочевой пузырь и почки. Если же возбудители все-таки попали в мочевой пузырь или выше, то при неповрежденной здоровой слизистой оболочке и своевременном опорожнении пузыря у них мало шансов «прижиться». То есть, даже несмотря на постоянную возможность самоинфицирования (неправильное подмывание, например, введение катетера во время хирургических манипуляций), система защиты чаще всего срабатывает.
Механизмы возникновения воспаления при цистите
Почему при достаточно надежной системе защиты от инфекции цистит все-таки возникает?
Ослабление одного или нескольких звеньев защитной системы приводит к тому, что бактериям, грибкам все-таки удается закрепиться на стенках мочевого пузыря и начать там размножаться. Наиболее часто выявляются следующие нарушения:
-
Снижение защитных свойств уротелия. Снижают защитные свойства эпителия мочевыделительного тракта (уротелия) нарушения гормонального фона, кровообращения, оптимальной кислотности и состава мочи, механические повреждения.
-
Застой мочи из-за механических препятствий при беременности, опухолях, запорах, аномалиях строения, при недостаточном поступлении жидкости, редких мочеиспусканиях по разным причинам, включая психические. Для профилактики возникновения цистита, да и в процессе лечения заболевания, очень важно пить достаточное количество жидкости (более 2–3 литров в день) и регулярно опорожнять мочевой пузырь! С мочой удаляются и инфекционные агенты, и продукты их жизнедеятельности, и любые раздражающие слизистую вещества или инородные тела.
-
Снижение местной иммунной защиты. На состоянии местной иммунной защиты могут плохо отражаться стресс, переохлаждение, перенесенные ОРВИ и другие заболевания, переутомление, аутоиммунные заболевания, применение антибиотиков и химиопрепаратов, опухолевые процессы и др.
-
Ослабляют защиту нарушения кровообращения и иннервации мочевого пузыря, гипоксия его тканей, которая возникает, например, при наличии хронического воспалительного процесса в малом тазу (воспаление придатков матки), при хронических запорах, опущении внутренних половых органов, застое крови в малом тазу, системных заболеваниях, таких как сахарный диабет, анемия. Сидячий образ жизни, гиподинамия также способствуют худшему кровоснабжению органов малого таза, в том числе и мочевого пузыря.
-
Анатомические и механические причины, которые облегчают восходящий путь проникновения инфекции в мочевой пузырь и/или вызывают застой мочи в нем. Нарушение работы сфинктера мочевого пузыря из-за опухолей (например, у мужчин при аденоме простаты), воспаления, опущения внутренних органов и т. д. Особенности расположения входа в уретру (например, аномалии расположения – на передней стенке влагалища, наличие спаек или стеноза).
Так, в детском и пожилом возрасте у девочек и женщин из-за недостаточного количества половых гормонов слизистая половых путей более ранима. Та же ситуация возникает при гормональных заболеваниях у женщин. Доказана ведущая роль эстрогенов и прогестерона (женских половых гормонов) в регуляции производства эпителием мочевыделительных органов защитных веществ (мукополисахаридов), которые и являются мощной природной «броней» от инфекционных агентов. Кроме того, повреждать слизистую, открывая ворота инфекции, могут также кристаллы солей, песок, мелкие камни, которые образуются при нарушении обменных процессов, мочекаменной болезни. Применение спермицидов, влагалищных диафрагм, очень активные сексуальные контакты могут вызывать травмирование слизистой и провоцировать развитие цистита. Заболевание может возникнуть после катетеризации мочевого пузыря или других медицинских манипуляций.
Очень важно: если какие-либо из рассмотренных выше причин и предрасполагающих факторов для развития цистита не исчезают или появляются вновь, будь то травма, застой мочи, нарушения гормонального фона и т. п., они создают условия для хронизации заболевания при наличии возможности проникновения инфекции! То есть одна антибактериальная терапия не решает проблему – если фактор, который вызвал цистит, не выявлен и не устранен, заболевание будет повторяться снова и снова.
Диагностика
Острый цистит имеет яркие характерные признаки, позволяющие врачу сразу предположить верный диагноз. После подробного опроса (а острый цистит, как правило, случается внезапно, но после провоцирующего фактора – переохлаждения, полового контакта, травмы и т. п.) врач направляет на анализы, исследования. Обследование в данном случае преследует одну цель – подтвердить или опровергнуть инфекционную природу заболевания, то есть найти (или не найти) в моче лейкоциты и бактерии. Если инфекционные агенты обнаруживаются, врач назначает антибактериальную терапию. Наиболее распространенный (рутинный) метод обнаружения бактерий – исследование под микроскопом средней порции свежей мочи (взятой не более часа назад, после туалета половых органов, из средней порции). Также для определения в моче бактерий и лейкоцитов используют специальные тест-полоски.
Также в задачу врача входит выяснение того, не является ли цистит симптомом какого-то другого заболевания: пиелонефрита, мочекаменной болезни, воспалительного процесса в половых органах, ЗППП. Если появляется подозрение на эти заболевания (высокая температура, боли в пояснице, выделения из влагалища), соответствующий анамнез (результаты опроса пациента), то назначаются дополнительные анализы, исследования и проводится лечение у соответствующего специалиста – гинеколога или уролога.
В том случае, если отсутствуют бактериурия и лейкоцитурия (бактерии и лейкоциты в моче), но симптомы цистита есть, необходимы дальнейшие анализы. Также они нужны в случае хронического цистита, так как необходимо выяснить причины возникновения заболевания, провести лечение и разработать меры профилактики последующего воспаления.
Диагностический поиск включает в себя:
-
Общий анализ крови, общий анализ мочи, культуральное исследование мочи – посев ее на питательную среду для выявления культур бактерий и определения их чувствительности к антибиотикам.
-
УЗИ органов малого таза.
-
Анализы крови и мазков из половых путей на ЗППП.
-
При необходимости проводится цистоскопия – эндоскопическое исследование внутренней поверхности мочевого пузыря. При этом можно взять биопсию «подозрительных» участков.
-
В некоторых случаях проводят комбинированное уродинамическое исследование (для определения скорости выведения мочи и других динамических показателей).
Лечение цистита
Если диагностика подтвердила, что это первый эпизод неосложненного инфекционного цистита, лечение проводится в домашних условиях.
-
Назначается прием антибиотика (в зависимости от типа антибиотика лечение может составлять 1, 3, 5 или 7 дней).
-
При необходимости (выраженные болевые ощущения, сильный дискомфорт) назначаются спазмолитики и противовоспалительные средства.
-
Обязательно обильное питье (не меньше 2,5 л в день) для выведения из организма бактерий, продуктов их жизнедеятельности, уменьшения концентрации в моче солей, обладающих раздражающим действием на воспаленные слизистые мочевыводящих путей. Важно также регулярное опорожнение мочевого пузыря.
-
Необходимо воздерживаться от половых контактов 5–7 дней.
-
Хороший эффект при терапии цистита, а также в качестве профилактики его рецидивов оказывают фитопрепараты или урологические БАД к пище. Они обладают мягким мочегонным, спазмолитическим, противовоспалительным действием. Некоторые также предназначены для профилактики образования камней и растворения уже имеющихся конкрементов.
К какому врачу обратиться
На лечении цистита специализируются урологи. Но если при возникновении подозрения на цистит нет возможности в ближайшее время попасть к урологу, то нужно обратиться к участковому терапевту. Уже на этом этапе будет возможность сдать анализы мочи, крови, провести противовоспалительное, антибактериальное лечение.
Если рецидива заболевания не наступило, можно «считать инцидент исчерпанным». Но если цистит возник снова (обычно в течение ближайших 3 месяцев), то необходимо идти к специалисту-урологу и осуществлять полномасштабную диагностику, чтобы определить, что привело к повторному заболеванию. Надо выявить и по возможности устранить эту причину, а также принять профилактические меры для недопущения обострений – необходимо сделать все возможное, чтобы острый цистит не перешел в хроническую форму.