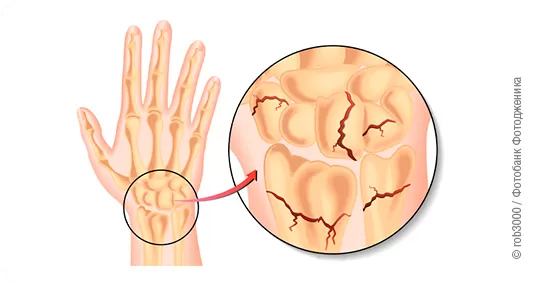
Остеохондроз – это заболевание позвоночника, которое обусловлено структурными изменениями его компонентов: дегенерацией хрящевой ткани, истончением и разрушением межпозвонковых дисков (МПД), склерозированием (огрубением) дисковых поверхностей и разрастанием костных отростков (остеофитов).
МПД соединяют тела позвонков (7 шейных, 12 грудных, 5 поясничных, 5 крестцовых, соединенных в крестец, и 3–4 копчиковых) между собой, представляя собой волокнистый хрящ, напоминающий форму пончика. В центре расположено мягкое студенистое ядро, его окружает жесткое фиброзное кольцо. Благодаря такому строению создается прочная структура, способная выдерживать высокое давление. Ядро представляет собой гелеобразную массу, богатую водой, оно осуществляет опорную и амортизирующую функции, а кольцо является твердой волокнистой структурой и обеспечивает, хотя и не очень большой, объем движений между позвонками, а также ограничивает чрезмерное переразгибание и является важнейшим стабилизирующим элементом позвоночного столба.
При развитии остеохондроза хрящевая ткань МПД постепенно перерождается, дегидратируется (теряет воду) и превращается в подобие костной. Затвердевший диск уменьшается в размерах, расстояние между позвонками сокращается, утрачивается амортизация, и при резких поворотах смещение позвонков может сдавливать нервные окончания, доставляя сильнейшую боль. В случае повреждения целостности МПД и выхода его содержимого за пределы межпозвонкового пространства развивается протрузия, а в дальнейшем – грыжа.
Симптомы
Остеохондроз чаще всего развивается в пояснично-крестцовом и шейном отделах, так как эти сегменты наиболее подвижны и, следовательно, больше подвержены износу, принимая на себя вес вышележащих структур. Самой распространенной является поясничная боль, боль в шее – вторая по частоте жалоба.
Ранние, доклинические стадии протекают незаметно для человека. Основным симптомом остеохондроза является ноющая или острая боль, усиливающаяся во время движений. Из-за этого пациенты часто принимают вынужденную позу, которая облегчает боль.
При остеохондрозе шейного отдела позвоночника пациенту бывает трудно выполнить полный объем движений в шее, тяжело смотреть по сторонам, часто отмечается напряжение шейных мышц, могут возникать головные боли и боли в плечевом поясе. Боль интенсивная, усиливается после сна и при резких поворотах головой.
При поражении пояснично-крестцового отдела возникают чувство усталости и напряжения в области поясницы, боль внизу спины, периодические локальные прострелы, трудности при ходьбе. Боль, преимущественно тупая и ноющая, усиливается при резких движениях и при длительной вынужденной позе (часто в положении сидя), уменьшается при горизонтальном положении туловища. Если заболевание осложняется сдавливанием спинного мозга и спинномозговых корешков, могут наблюдаться онемение, слабость и нарушения функций тазовых органов. Помимо нарушений мочеиспускания у женщин могут возникать боли в области малого таза, у мужчин – проблемы с потенцией.
Причины
Замещение хрящевой ткани МПД идет в ходе естественных процессов старения и далеко не всегда приводит к развитию болевого синдрома. Считается, что развитию симптомов остеохондроза способствуют нерациональная физическая нагрузка (неадекватная по интенсивности или продолжительности относительно общего малоподвижного образа жизни), регулярное длительное пребывание в одном положении (работа на ногах или, наоборот, сидячая), травмы спины. Люди среднего и пожилого возраста с неблагоприятными профессиональными факторами (водители, продавцы, офисные служащие, парикмахеры, грузчики) чаще других страдают остеохондрозом. Однако и люди до 35 лет также часто сталкиваются с такой проблемой при слабой общей физической подготовке, нарушении осанки и искривлениях позвоночника, плоскостопии, избыточном весе и др. Воспалительные заболевания суставов или аутоиммунное поражение хрящей, при котором защитная система организма атакует здоровые ткани, сосудистые факторы риска, такие как курение, гипертензия (повышение артериального давления), сахарный диабет, повышают вероятность дегенерации (разрушения) диска.
Диагностика
Основным клиническим проявлением остеохондроза является боль в спине. Первый, к кому приходит пациент, – это врач общего профиля или терапевт, который, скорее всего, порекомендует консультацию невролога или ортопеда, травматолога. На приеме проводится тщательный сбор жалоб и анамнеза (истории развития заболевания), а также клинический неврологический осмотр, при котором определяются уровень поражения, тип, интенсивность, локализация и характер боли, наличие чувствительных нарушений (онемение, покалывание) или двигательных расстройств (неловкость, слабость в конечностях, снижение рефлексов). Проводят осмотр спины с оценкой осанки, линии остистых отростков (срединная борозда спины), симметричности углов лопаток, гребней подвздошных костей, боковых контуров талии, высоты надплечий, ягодичных складок, отклонения межъягодичной борозды от вертикали. Обращают внимание на рельеф мышц, расположенных вдоль позвоночника.
Пальпация позволяет дополнить данные осмотра: выявить деформации, определить локализацию, степень и характер боли, напряжение мышц, расположенных рядом с позвоночником.
Только специалист может определить, действительно ли боль связана с остеохондрозом или есть иные причины, такие как протрузия и грыжа МПД, остеоартрит фасеточных суставов, дегенеративный спондилолистез, стеноз позвоночного канала и другие заболевания. При необходимости назначаются дополнительные исследования – в основном это методы визуализации, такие как рентгенография, компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) отдела позвоночника, в котором заподозрен патологический процесс. Эти позволяет получить изображение структур позвоночника, за счет чего удается определить структуру и целостность МПД.
Лечение
Лечение остеохондроза проводят с помощью консервативных методов, направленных на устранение болевого синдрома, нарушений функции спинномозговых корешков и предупреждение прогрессирования дистрофических изменений в структурах позвоночника.
Средство первой линии для лечения болевого синдрома при остеохондрозе – лечебная физкультура (ЛФК, физическая терапия). Принцип ЛФК заключается в создании дозированных нагрузок, направленных на устранение давления на нервные окончания, коррекцию и укрепление мышечного корсета, увеличение объема движений и выработку определенного стереотипа движений, формирование правильной осанки, придание связочно-мышечному аппарату необходимой эластичности, а также на профилактику осложнений. Только регулярные занятия могут дать значимый положительный результат: улучшение кровообращения, нормализацию обмена веществ и питания МПД, увеличение межпозвонкового пространства, формирование мышечного корсета и уменьшение нагрузки на позвоночный столб. Грамотная мануальная терапия и массаж также обладают высокой эффективностью в лечении боли – как самостоятельно, так и в сочетании с лечебной физкультурой. Физиотерапия (токи низкой частоты, магнитные поля, ультразвук, лазер и др.) может сократить сроки лечения болевого синдрома, однако сама по себе дает слабо выраженный терапевтический эффект и применяется как дополнительная мера, направленная на устранение симптомов. Местное согревание дает непродолжительное уменьшение боли. Важно, что при обострении заболевания обязательно нужно продолжать обычную физическую активность настолько, насколько это возможно, так как постельный режим задерживает выздоровление.
Медикаментозная терапия представлена в основном противовоспалительными и миорелаксирующими (снимающими мышечные спазмы) препаратами. При формировании хронического болевого синдрома могут быть назначены антидепрессанты, противосудорожные средства, пластыри с анестетиками или местнораздражающими веществами (капсаицином), средства для улучшения трофики (питания) МПД. Вовремя начатая и правильно проводимая медикаментозная терапия в сочетании с модификацией образа жизни и нормализацией физической активности в большинстве случаев приводит к полному регрессу болевого синдрома.
Наиболее частыми ошибками пациентов с болью в спине являются несвоевременное обращение за медицинской помощью, самолечение, неадекватное и неполное обезболивание, прием противовоспалительных препаратов в неверной дозе, коротким курсом или от случая к случаю. Все это ведет к хронизации болевого синдрома, который требует отдельного внимания и тяжелее поддается лечению.
К какому врачу обратиться
Лечением остеохондроза занимается врач-невролог, в случаях костной деформации необходима консультация ортопеда.