Ветряная оспа (ветрянка) – острое вирусное заболевание, передается воздушно-капельным путем. Имеет очень высокую контагиозность (при встрече с вирусом не болевший ранее человек заражается практически в 100 % случаев). Чаще всего люди переболевают ветрянкой в детском и подростковом возрасте, но заболеть можно в любом, если не переболел ранее. Перенесшие ветрянку приобретают пожизненный иммунитет, то есть при встрече с вирусом больше не заболевают. Грудные дети защищены антителами матери.
Симптомы
Дети переносят ветрянку значительно легче, чем взрослые. И у них, и у взрослых в типичных случаях заболевание возникает остро: в первые сутки сначала может быть невыраженная слабость, небольшое повышение температуры, затем, к концу первых – началу вторых суток температура резко поднимается (38–39 ℃) и появляется сыпь. У взрослых и при нетипичном течении у детей начальный этап (до высыпаний) может характеризоваться более выраженными симптомами: ознобом, ломотой в мышцах, головной болью – и длиться дольше (двое-трое суток).
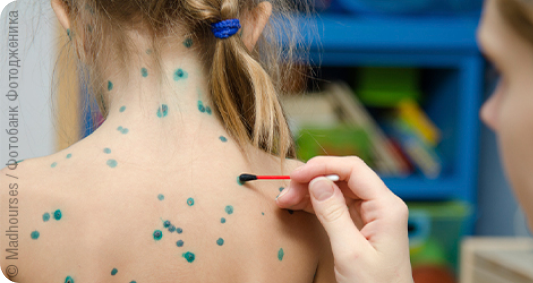
Сыпь при ветрянке характерная, пятнисто-везикулезная (везикула – пузырек), развитие от пятнышка до везикулы происходит за 1,5–2 дня. Первыми поражаются волосистая часть головы и кожа за ушами, затем постепенно сыпь появляется на туловище и конечностях. Как правило, на коже лица элементы сыпи возникают в последнюю очередь. На ступнях и ладошках сыпи не бывает. Сыпь на слизистых образует саднящие язвочки, они вызывают жжение и дискомфорт. Новые элементы «подсыпают» 1–2 раза в сутки или раз в двое суток, их появление совпадает с очередным повышением температуры (при легком течении температура при этом не поднимается). Элементы новой волны высыпаний располагаются между старыми, поэтому сыпь представляет собой смесь разнообразных пятнышек, папул (вздутий участка кожи), везикул, корочек. Высыпания продолжаются в течение 2–9 дней, в среднем – недели. Когда температура перестает повышаться, а новых элементов сыпи не возникает, можно считать человека выздоровевшим.
Важно! Ветряночная сыпь вызывает сильный зуд. При расчесах возможно занесение инфекции в везикулы – тогда происходит их нагноение. И если неинфицированные везикулы заживают без оставления на коже рубцов, то после нагноения на коже остаются рубчики (оспины).
Причины
Ветрянка передается только от больного человека здоровому. Больной заразен в последние двое суток (есть данные, что до 10 суток) инкубационного периода (то есть еще до появления симптомов, а инкубационный период длится от 1 до 3 недель) и до момента заживления последнего элемента сыпи. Во внешней среде вирус крайне неустойчив, быстро погибает при высыхании, нагревании, на солнце. Но он очень летуч: попадая в воздух при кашле и чихании, может заражать людей через вентиляцию в других помещениях. Кроме того, заразить не болевшего ребенка или взрослого ветряной оспой может человек с опоясывающим лишаем, так как причина у этих заболеваний одна – вирус герпеса 3-го типа Varicella zoster.
Вирус проникает в организм через слизистую дыхательных путей. Он размножается в клетках эпителия, затем распространяется по лимфатическим и кровеносным сосудам по всему организму. В тот момент, когда вирус массово выходит в кровь, возникают явления общей интоксикации (слабость, температура). Вирус «предпочитает» клетки кожи, где он размножается, вызывая их гибель. На этом месте возникает везикула – полость с жидкостью, в которой находится большое количество вирусных частиц. Затем стенка везикулы истончается, лопается, жидкость вытекает, формируется корочка. Потом корочки подсыхают, отделяются, под ними обнаруживается молодой эпидермис. Высыпания при ветрянке формируются как на коже, так и на слизистых оболочках, где после вскрытия везикул образуются язвочки.
Диагностика
Диагноз, как правило, устанавливается при осмотре пациента. При неосложненном и типичном течении заболевания дополнительных методов исследования не требуется. При осложнениях проводятся соответствующие диагностические мероприятия (например, при пневмонии – рентген легких, КТ; при подозрении на поражение печени – биохимический анализ крови и т. д.).
Лечение ветряной оспы легкой и средней тяжести проводится в домашних условиях. Госпитализируют пациентов с тяжелой формой, беременных и тех, у кого возникают осложнения.
Противовирусная терапия применяется только в случаях тяжелого течения заболевания, у ослабленных взрослых, беременных женщин.
Симптоматическая терапия включает назначение жаропонижающих при высокой температуре, местных офтальмологических препаратов при конъюнктивите (капли с противовирусным или антибактериальным компонентом), антигистаминных препаратов при выраженном зуде и других аллергических проявлениях инфекции, антисептиков и комплексных препаратов с обезболивающим и ранозаживляющим действием для обработки язвочек на слизистых оболочках.
Обязательно проводится регулярная и тщательная обработка высыпаний растворами антисептиков («зеленка» – 1 %-ный раствор бриллиантового зеленого, концентрированный раствор марганцовки). Можно использовать и другие современные средства, но у «цветных» антисептиков есть преимущество – они позволяют четко видеть, какой элемент уже обработан, а какой еще нет.
При присоединении бактериальной инфекции и нагноении элементов сыпи назначаются системные антибиотики.
Изоляция пациента производится до пятого дня с момента появления последнего свежего элемента сыпи.
Не переболевшим взрослым рекомендуется сделать прививку от ветрянки. Ее включают в план подготовки женщины к беременности.
К какому врачу обратиться
Лечением ветряной оспы занимается врач общей практики (педиатр, терапевт), иногда требуется консультация инфекциониста.