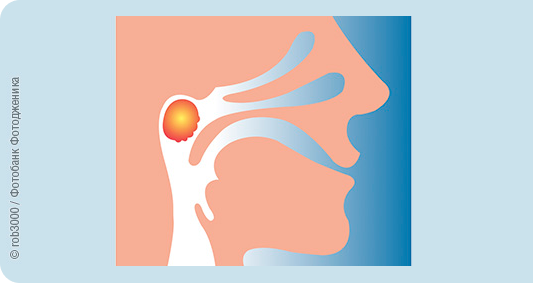
Аденоидами называют заболевание, при котором наблюдается патологическое чрезмерное разрастание глоточной миндалины. Чаще всего встречается у детей обоего пола в возрасте 3–7 лет.
Симптомы
Увеличенная (гипертрофированная) глоточная миндалина, или аденоидные вегетации, мешает нормальному носовому дыханию, так как частично или полностью перекрывает просвет носоглотки. В зависимости от этого параметра и разработана классификация заболевания. При высоких степенях увеличения глоточной миндалины присоединяются и другие симптомы и осложнения.
1-я степень – увеличенная глоточная миндалина занимает менее 1/3 просвета носоглотки. Как правило, при отсутствии воспаления такое увеличение не дает клинических проявлений.
2-я степень – аденоидная ткань закрывает более 1/3, но менее 2/3 просвета носоглотки. Клинически выражается в постоянном умеренном затруднении носового дыхания, часто сопровождается проявлениями со стороны слуховой трубы (при выраженном боковом направлении разрастания аденоиды перекрывают выход из нее), такими как срединные отиты, нарушения слуха.
3-я степень – ткань железы закрывает более 2/3 просвета носоглотки. При таком расположении развивается целый спектр классических проявлений и осложнений заболевания.
Появление аденоидных разрастаний, как правило, является следствием острых или хронических воспалительных процессов в носоглотке. Поэтому часть симптоматики заболевания обусловлена механическими причинами – именно разрастанием глоточной железы и перекрыванием ею просвета носоглотки, а часть – воспалительным процессом в ней (аденоидитом).
Из-за механического препятствия прохождению воздуха детям сложно дышать носом, часто можно наблюдать, что они дышат открытым ртом, во сне рот открыт, слышны сопение и храп. В положении на спине симптомы усиливаются, но и в положении на боку не пропадают. Иногда даже отмечается очень опасный симптом – апноэ (прекращение дыхания) во сне. Для таких детей характерны гнусавый голос, логопедические проблемы.
В норме дыхание через нос обеспечивает увлажнение, согревание и обеззараживание поступающего воздуха. Поэтому дети, вынужденные дышать открытым ртом, чаще болеют.
Затрудненное носовое дыхание сокращает поступление кислорода в мозг на 15–20 %. Такие дети хуже учатся, жалуются на плохое самочувствие и головные боли, у них снижается работоспособность, внимание.
Внутреннее отверстие слуховой трубы открывается в носоглотку. При нормальном носовом дыхании воздух свободно попадает изнутри в слуховую трубу, происходит выравнивание давления на барабанную перепонку изнутри и снаружи (вспомните неприятные ощущения на взлете и посадке в самолете при сильной разнице давления). Если вход в слуховую трубу перекрыт, у ребенка нарушается слух, кроме того, секрет скапливается в слуховой трубе, и у таких детей часты отиты.
Много исследований подтверждают, что при затруднении и отсутствии носового дыхания нарушается и пищеварение, возникают заболевания ЖКТ (желудочно-кишечного тракта) и печени.
Острые и хронические аденоидиты приводят к тому, что у детей появляются слизистые или гнойные выделения из носа, утренний кашель (из-за того, что образующаяся слизь или гной стекают по задней стенке глотки), першение в горле и сухое покашливание в течение дня.
Постоянный источник воспаления в носоглотке формирует очаг раздражения, который воздействует на нервную систему – периферическую и центральную. Дети с высокой степенью увеличения глоточной миндалины и хроническим аденоидитом страдают раздражительностью, неврозами, быстрой утомляемостью, энурезом.
Длительное дыхание открытым ртом нарушает правильное формирование лицевых мышц и лицевого скелета, зубов. Формируется характерная внешность: скелет головы и лица удлиняется, нижняя челюсть отвисает, верхняя выдается вперед, меняется прикус, нёбо становится узким и высоким, зубы начинают расти черепицеобразно, сглаживаются носогубные складки, беднеет мимика.
Причины
Иммунная система ребенка отличается от таковой у взрослого человека. Формирование ее завершается примерно к 14 годам. А до этого возраста недостаток выработки антител и иммунных клеток компенсируется развитием своеобразных, характерных только для детей «дополнительных» органов иммунной защиты, таких как глоточная миндалина и, например, тимус – вилочковая железа. К 14 годам, когда иммунная система сформировывается по взрослому образу и подобию, «детские иммунные железы» инволюционируют, уменьшаются сами собой. В том числе и глоточная миндалина становится почти незаметной (уменьшение начинается в 8–9 лет и заканчивается к 14 годам).
Но в детском возрасте (особенно с 3 до 7 лет) в ответ на любую внешнюю и внутреннюю угрозу организм пытается наращивать защитные барьеры. Поэтому к гипертрофии глоточной миндалины приводят любые факторы, способные вызвать в ее ткани воспалительный процесс: воспалительные заболевания носоглотки (острые и, особенно, хронические) – частые ОРВИ, хронические вирусные инфекции (герпес, вирус Эпштейна – Барр), а также бактериальные и грибковые инфекции; воспаления аллергической природы; раздражение нёбной миндалины кислым желудочным содержимым при рефлюкс-эзофагите (обратный заброс из желудка пищи, смешанной с соляной кислотой и ферментами); плохая экологическая обстановка; различные иммунодефицитные состояния и заболевания, в том числе врожденные.
Диагностика
Раньше в арсенале ЛОР-врача были только пальцевое исследование (очень неприятное для пациента, но дающее понятие о консистенции железы) и осмотр в специальных зеркалах (передняя и задняя риноскопия). Риноскопия – это хорошо, но с маленьким ребенком, который плачет и вертится, не всегда реально.
Также раньше использовали рентгенологическое исследование. Сейчас при наличии эндоскопического оборудования его стараются избегать, чтобы не подвергать ребенка лишней лучевой нагрузке.
Современный прекрасный и максимально информативный метод – это эндоскопическое исследование, то есть осмотр глоточной миндалины, носовых ходов, входа в слуховую трубу с помощью гибкого эндоскопа. Конечно, оно требует наличия специального оборудования. При таком обследовании применяют местное обезболивание (обычно спреем) и закапывают сосудосуживающие капли, чтобы облегчить доступ к миндалине.
Обязательно проводят импедансометрию. Это исследование функции слуховой трубы. При наличии жалоб на снижение слуха делают дополнительную диагностику слуха – отоакустическую эмиссию, аудиометрию.
При наличии соответствующего оборудования очень хорошо провести акустическую риноманометрию – для объективной оценки носового дыхания.
Также проводятся исследования крови для определения возбудителей хронической инфекции. При наличии аденоидита – посев секрета железы с определением чувствительности к антибиотикам.
Лечение
Раньше всегда придерживались мнения, что хирургическое лечение – полное удаление аденоидов – единственно верный подход. В настоящее время, когда проводится множество исследований важности глоточной миндалины для здоровья ребенка и описаны негативные последствия ее отсутствия, подходы к лечению несколько изменились.
Абсолютными показаниями к операции остаются:
-
Обструктивное апноэ во сне из-за аденоидов.
-
Хронический гнойный средний отит.
Принимают решение о необходимости операции при отсутствии эффекта от 1–2 курсов консервативного лечения в случаях:
-
Частых отитов с развитием тугоухости.
-
Сопутствующих нервных заболеваний (энурез, эпилептические припадки и т.п.).
-
Частых рецидивов аденоидита с преобладанием гнойного, который осложняется распространением инфекции на другие отделы дыхательной системы.
Учитывая важность глоточной миндалины, многие специалисты сейчас отдают предпочтение не полному, а частичному ее удалению с целью восстановления носового дыхания. Лучшим методом считается удаление аденоидов в стационаре под общим наркозом и под полным зрительным контролем. Раньше операции проводили на ощупь и часто вообще без обезболивания. Это приводило к большому количеству осложнений, в том числе и психологических.
Консервативное лечение
Большое значение сейчас уделяется ирригационной терапии. Ежедневная гигиена полости носа и глотки (2–3 раза в сутки) с помощью изотонического солевого раствора или стерильного раствора морской воды способствует удалению инфекционных агентов, аллергенов, слизи, тем самым устраняется причина воспалительного процесса. В случае обострения – до 5 обработок в день. Фокус внимания направлен на качественное купирование воспалительного процесса, чтобы не произошло его хронизации, при хроническом аденоидите – на предотвращение обострения.
Проводят антимикробную терапию (фаги, антибиотики, антисептики), противовоспалительную. Очень большое внимание уделяют иммунокорригирующим средствам: бактериальным лизатам, иммуномодулирующим препаратам. Используют гомеопатию и фитолечение. При наличии аллергенной природы воспаления проводят соответствующее лечение под контролем специалиста. При сочетанном течении заболевания с рефлюкс-эзофагитом необходима его терапия.
В профилактике основное место занимают укрепление здоровья (спорт, здоровый образ жизни, закаливание), качественное и полное лечение в случае обострений, ирригационная терапия.
К какому врачу обратиться
Обязательно к оториноларингологу. Дело в том, что при обычном осмотре горла ребенка педиатром (скажи: «А!») глоточная миндалина не видна. Для ее осмотра требуется специальное оборудование. Поэтому именно родители (иногда педиатр) могут заподозрить развитие заболевания исходя из симптомов. Педиатр чаще видит ребенка во время очередного ОРВИ, когда у него затруднено носовое дыхание и насморк по этой причине. А родители могут заметить проблему вне простудного заболевания.