Болезнь Лайма (Лайм-боррелиоз, клещевой боррелиоз) – это группа инфекционных заболеваний, которые вызываются несколькими видами бактерий рода Borrelia. Основным переносчиком инфекции является клещ: его широкое распространение в природе обуславливает возможность развития боррелиоза практически повсеместно. Также во взаимосвязи с периодами активности клещей находится сезонность заболеваемости боррелиозом: большинство случаев в России фиксируют с конца апреля до начала октября в зависимости от региона. При развитии заболевания могут поражаться кожа, нервная система, опорно-двигательный аппарат, сердце и другие органы.
Симптомы
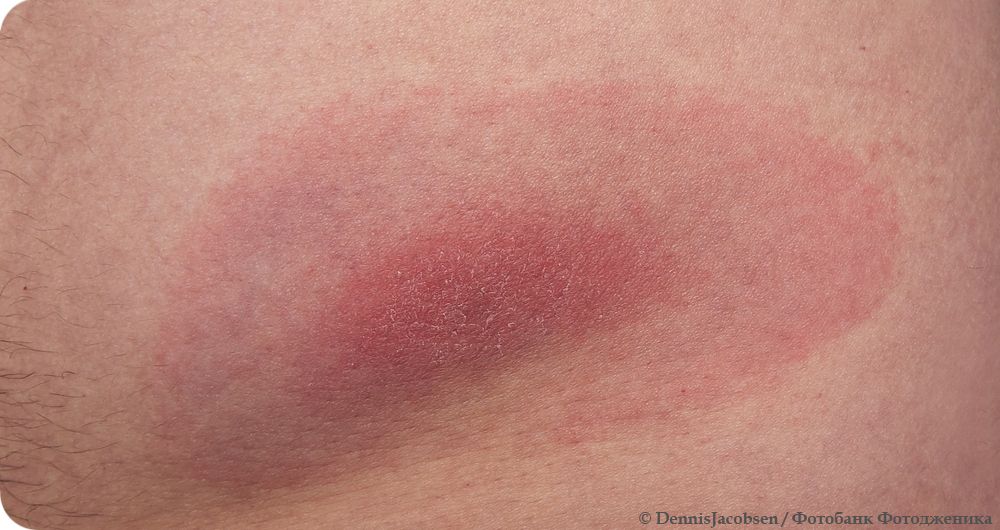
Симптомы боррелиоза появляются в конце инкубационного периода, который может продолжаться от 2 до 30 дней, но в среднем составляет 2 недели. Различают две формы заболевания: эритемную и безэритемную. В первом случае в области укуса клеща появляется участок покраснения округлой формы – эритема, которая постепенно приобретает вид увеличивающегося в диаметре кольца с более бледным центральным участком кожи и возвышающимися над поверхностью краями. Однако в некоторых случаях окраска эритемы может быть сплошной. При распространении бактерий в организме вторичные эритематозные участки могут появляться на значительном удалении от места укуса. Благодаря таким феноменам сыпь при боррелиозе имеет название «мигрирующей» или «кольцевидной» эритемы и служит отличительным клиническим признаком заболевания.
На следующем этапе или параллельно с развитием эритемы, а в случае безэритемного течения болезни – сразу после инкубационного периода появляются общие признаки инфекции. К ним относят общую слабость, недомогание, потерю аппетита, головную боль, ломоту в мышцах и суставах, озноб и повышение температуры тела (от 37 до 40 градусов). Лихорадочный период может продолжаться до двух недель, но наиболее часто заканчивается по истечении 3–5 дней.
В подавляющем большинстве случаев заболевание завершается исчезновением эритемы и прекращением лихорадки. В области высыпаний в течение нескольких недель и месяцев могут сохраняться зуд, шелушение кожи, снижение поверхностной чувствительности, но в дальнейшем такие проявления исчезают бесследно.
В части случаев, в особенности при отсутствии лечения или на фоне выраженного нарушения иммунитета, боррелии поражают внутренние органы.
Вовлечение в патологический процесс сердца может проявляться длительной болью давящего, ноющего, тянущего характера за грудиной или в левой половине грудной клетки. Повреждение проводящей системы сердца приводит к развитию блокад и может провоцировать нарушение частоты и регулярности ритма сердечных сокращений (аритмию). В тяжелых случаях нарушается сократительная способность сердечной мышцы и развиваются признаки сердечной недостаточности: отеки ног, одышка, чувство нехватки воздуха.
Поражение нервной системы при боррелиозе может проявляться симптомами со стороны оболочек и вещества головного мозга, черепных нервов, нервных корешков и самих нервов. Воспаление оболочек мозга (менингит) проявляется выраженной головной болью, шумо- и светобоязнью, тошнотой, рвотой, напряжением задней группы мышц шеи. Более редкая патология – менингоэнцефалит, при котором помимо симптомов менингита появляются признаки повреждения вещества головного мозга. Среди них – чувствительные нарушения и снижение мышечной силы в руке и ноге с одной или обеих сторон, нарушения координации, речевые и психические нарушения, судорожные приступы. Характерны также нарушения сна, повышенная утомляемость («синдром хронической усталости», астения), раздражительность, эмоциональная неустойчивость, снижение памяти и внимания, которые могут сохраняться продолжительное время. Повреждение черепных нервов при боррелиозе может проявляться нарушением функции мимической мускулатуры: с одной или с обеих сторон лица повисает щека, не может закрыться глаз даже при попытке зажмуриться. Также страдают слуховые и вестибулярные нервы – это приводит к одно- или двустороннему снижению слуха, появлению шума в ушах, головокружению. Боррелиозное поражение нервных корешков и периферических нервов приводит к развитию локальных или распространенных мозаичных чувствительных нарушений и может проявляться болевым синдромом. В тяжелых случаях нейроборрелиоз приводит к нарушению сознания, грубым повреждениям двигательной, чувствительной и высшей психической (когнитивной) сфер.
К признакам поражения опорно-двигательного аппарата относят симптомы воспаления суставов. Чаще пациентов беспокоят крупные суставы (коленные, голеностопные, локтевые и плечевые), реже вовлекаются мелкие суставы стоп и кистей. В подавляющем большинстве случаев наблюдают воспаление двух-трех суставов, намного реже – одного. Симптомы характерны для артрита: это постепенно нарастающая боль в области сустава, ограничивающая движения и опорную функцию, возможны отек мягких тканей и покраснение кожи вокруг сустава, локальное повышение температуры.
Причины
Проникновение боррелий в организм человека в основном происходит после укуса и присасывания клеща вместе с его слюной. Однако возможна передача бактерий с фекалиями клеща или его внутренними жидкостями при раздавливании и втирании в поврежденную кожу при расчесывании. После попадания в кожу боррелии могут распространяться по организму с лимфой и по кровеносным сосудам, вызывая патологические процессы в разных органах.
Описан также пищевой путь передачи боррелий – с сырым козьим и коровьим молоком от зараженного животного.
К какому врачу обращаться
Лечением боррелиоза занимается врач-инфекционист, при развитии симптомов повреждения нервной системы, сердца и других органов соответственно привлекают невролога, кардиолога и других специалистов.
Диагностика
Во многих случаях, особенно при легком течении и отсутствии симптомов поражения внутренних органов (либо при отсроченном их развитии), заболевание остается нераспознанным. Для установки диагноза клещевого боррелиоза важны сведения о пребывании пациента в местах возможного контакта с клещом либо упоминания об укусе клеща, причем в некоторых случаях давность такого события может быть достаточно большой (месяцы и годы).
Специфических, абсолютно достоверных клинических симптомов (патогномоничных) у болезни Лайма нет, однако типичным считают выявление мигрирующей (кольцевидной) эритемы в сочетании с прочими признаками, описанными выше, что может натолкнуть врача на мысль о клещевом боррелиозе.
С целью верификации диагноза используют ряд анализов крови, при которых выявляют ускорение СОЭ, признаки бактериального воспаления (лейкоцитоз с палочкоядерным сдвигом), а также обнаруживают антитела к боррелиям. Часто требуется повторное исследование анализов крови для подтверждения диагноза. При наличии симптомов страдания нервной системы проводят анализы ликвора (цереброспинальной жидкости) для определения причин их развития и поиска характерных признаков нейроборрелиоза.
Жалобы пациента на дискомфорт в грудной клетке и выявленные клинические симптомы нарушения деятельности сердца служат поводом для проведения ЭКГ, Эхо-КГ (УЗИ сердца) в целях оценки сердечных структур и функций.
При неврологических нарушениях и подозрении на нейроборрелиоз помимо спинальной пункции проводят МРТ головного и спинного мозга.
Выявление суставного синдрома может повлечь за собой проведение рентгенографии или компьютерной томографии, УЗИ суставов, в отдельных случаях делают пункцию сустава с целью извлечения внутрисуставной жидкости с дальнейшим ее исследованием в лаборатории.
Лечение
Для подавления активности боррелий (этиотропная терапия) в зависимости от индивидуальной клинической картины у пациента используют антибиотики разных групп (защищенные пенициллины, цефалоспорины 3 и 4-го поколений, тетрациклины, макролиды). Для терапии нейроборрелиоза, кардиальных осложнений, артритов используют соответствующие препараты, предназначенные для уменьшения воспаления, восстановления поврежденных тканей и снижения боли.
Средств специфической профилактики боррелиоза (прививки, вакцинация) не существует. Для снижения риска развития болезни Лайма следует использовать меры неспецифической профилактики: избегать посещения лугов и лесов в периоды высокой активности клещей (май – июнь), предупреждать присасывание путем использования защитной одежды и репеллентов (содержащих перметрин и/или ДЭТА), проводить периодические осмотры кожи и волосистой части головы, находясь в зоне риска.
При обнаружении присосавшегося клеща требуется его немедленное (максимально раннее) удаление: риск заражения боррелиозом снижается при коротком контакте. Удалить клеща можно любым подручным средством путем аккуратного раскачивания и выкручивания из ранки. Главный принцип при удалении – сохранить клеща целым, стараясь не оторвать голову и не раздавить его. При отрыве тела головка остается в ране и в сложных случаях может быть удалена врачом. После удаления клеща ранку следует обработать антисептиком: водным раствором хлоргексидина, Мирамистином и т.д.
Клеща следует сдать на анализ максимально оперативно, чтобы при обнаружении в нем боррелий врач назначил антибиотикопрофилактику (короткий курс приема специальных антибиотиков для предотвращения развития заболеваний). Курс назначается не позднее 5-го дня от присасывания клеща (в некоторых случаях не позднее 10-го дня).