Тромбофлебитом называют заболевание, при котором развивается воспаление стенки поверхностной вены и в ней образуется тромб. Затем воспаление распространяется на кожу и окружающую подкожную жировую клетчатку. Чаще всего заболевание развивается на фоне варикозной болезни вен нижних конечностей. В таком случае часто употребляют термин «варикотромбоз». В редких случаях тромбоз развивается в неизмененной вене, тогда его называют флеботромбозом. Но обычно в течение 5–10 дней тромб провоцирует развитие воспаления в окружающих тканях, и формируется тромбофлебит. Тромбофлебит вен верхних конечностей встречается значительно реже. Как правило, он является следствием многократных внутривенных инъекций или длительно находившегося в вене внутривенного катетера.
Симптомы
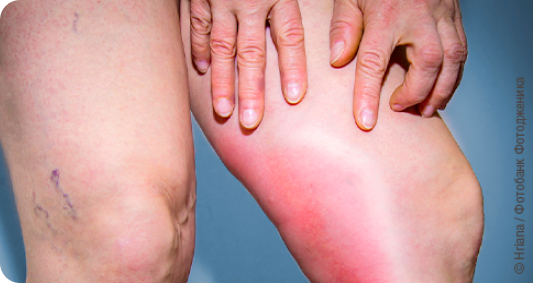
Острый тромбофлебит возникает внезапно. При тромбофлебите поверхностных вен нижних конечностей тромбоз чаще локализуется в верхней трети голени, нижней и средней трети бедра. По ходу вены (по внутренней поверхности бедра или голени) возникает уплотненный тяж типа шнура. Кожа в этом месте горячая, покрасневшая, уплотненная, болезненная при нажатии. Обычно заболевание сопровождается общим недомоганием и небольшим повышением температуры. Отмечается легкая болезненность при ходьбе. Выраженность симптомов зависит от размера пораженного сосуда. При тромбировании мелких ответвлений поверхностных вен симптомы могут быть еле заметными. При тромбозе вен верхних конечностей местные симптомы не отличаются, а общие бывают редко.
Почему при такой не слишком грозной симптоматике необходимо сразу обращаться к врачу? Без должного лечения тромбофлебит может давать серьезные осложнения. По данным исследований, тромб может прирастать в длину до 15 см в сутки. Распространяясь вглубь, тромбоз поверхностных вен может переходить в тромбоз глубоких вен – более серьезную патологию. Если тромб прирастает вверх, находясь в верхней части большой подкожной вены (на бедре), он может проходить через остиальный клапан в бедренную вену. А такая локализация опасна риском формирования флотирующего (плавающего) тромба, который, отрываясь, с током крови может переноситься в разные части сосудистого русла, вызывая, например, опасное для жизни осложнение – тромбоэмболию легочной артерии (ТЭЛА). При присоединении инфекции возможно развитие различных осложнений: абсцессов внутренних органов, флегмоны конечности, сепсиса.
Важно! Тромбоз вен нижних конечностей, развившийся при отсутствии варикозной болезни вен нижних конечностей, особенно повторяющийся, должен насторожить. Такой симптом часто встречается при онкологических заболеваниях. Требуется тщательное обследование!
Причины
Выделяют три основные причины образования тромбов: повреждение сосудистой стенки (тромбу есть к чему прикрепиться, так как поверхность стенки перестала быть гладкой), замедление тока крови (клеткам крови есть возможность «зацепиться» за стенку, потому что их не так быстро уносит прочь), повышение свертываемости крови.
При варикозной болезни вен нижних конечностей два первых условия присутствуют всегда. Стенки вен повреждены, проницаемость их высока. Из-за извилистой формы варикозно расширенных вен увеличивается «турбулентность» кровотока.
Какие еще обстоятельства кроме варикозной болезни могут включать механизмы тромбообразования?
-
Прием оральных контрацептивов (увеличение свертываемости крови).
-
Обезвоживание (загустевание крови) .
-
Малоподвижный образ жизни, постельный режим (застой венозной крови).
-
Нарушения в свертывающей системе крови, в том числе генетические дефекты.
-
Ожирение (малоподвижный образ жизни и дисбаланс липидов в крови).
-
Повреждения вен (инъекции, операции и т. п.).
-
Беременность и роды: застой крови в венах из-за механических причин (давление беременной матки на вены малого таза) – нарушения оттока крови от ног, гормональный дисбаланс.
-
Хирургические операции и травмы (массированный выход в кровоток тканевого фактора, повышающего свертывание крови).
-
Опухолевые заболевания.
Диагностика
Простое прощупывание тяжа тромбированной вены не всегда дает четкое представление о расположении тромба. Как правило, тромб распространяется еще на 15–20 см выше места, где обнаруживаются поверхностные изменения кожи.
Поэтому очень важно провести УЗ-исследование. Более информативно дуплексное УЗИ: оно отражает интенсивность кровотока, плотность тромба. Причем необходимо исследовать сосуды как пораженной конечности, так и второй «здоровой», так как часто проблемы обнаруживаются и во второй ноге. Осмотрены должны быть и поверхностные, и глубокие вены, оценен кровоток, состояние венозных клапанов.
Рентгеноконтрастное исследование вен, КТ и МРТ делают только в том случае, если тромб распространился выше паховой складки, поэтому необходимо оценить состояние глубоких вен и найти границу тромба.
Лабораторная диагностика предусматривает определение С-реактивного белка, Д-димера, уровня протромбинового индекса и других показателей свертывающей системы крови, проведение коагулограммы, тромбоэластограммы. Эти исследования позволяют оценить активность процесса и риск развития осложнений, таких как ТЭЛА. Кроме того, при тромбофлебите варикозно не измененных вен делают анализы, чтобы выявить наличие генетических дефектов свертывающей системы.
Лечение
Проведя осмотр, УЗ-исследование и необходимые лабораторные анализы, оценив факторы риска развития тромбоза и осложнений, врач определяет тактику лечения.
Так, если тромбофлебит локальный и поражены только притоки магистральных вен (чаще в области голени), ситуация, как правило, оценивается как тромбофлебит поверхностных вен с невысоким риском перехода на глубокие вены. В таком случае лечение можно проводить амбулаторно:
-
Обязательно бинтование эластичным бинтом или ношение компрессионного трикотажа. Причем в течение первых 7–10 дней – круглосуточное, а потом только днем. Компрессия позволяет увеличить скорость кровотока, снять боль, отек, нивелировать недостаточность венозных клапанов.
-
Местно (на область поражения) – холод.
- Применение венотоников – препаратов, улучшающих состояние сосудистой стенки, уменьшающих ее проницаемость.
-
Применение системных (внутрь) нестероидных противовоспалительных препаратов (НПВП). Они не только оказывают противовоспалительное и обезболивающее действие, но и влияют на свертываемость крови.
-
Использование местных гелей с гепарином (не жирных мазей!).
-
Активный режим. Рекомендуется активный образ жизни без повышенных физических и статических (долго стоять неподвижно) нагрузок, так как при движении активируется мышечная помпа: сокращение мышц нижних конечностей обеспечивает «прокачивание» венозной крови вверх по венам от ступни к тазу.
Антибиотики и системные препараты, влияющие на свертываемость крови, при легкой форме тромбофлебита не используются.
При наличии риска распространения тромбоза на глубокие вены или отрыва тромба, кроме вышеперечисленных мер, решают вопрос о госпитализации и необходимости хирургического лечения.
Хирургическое лечение тромбоза имеет цель предотвратить развитие осложнений, таких как ТЭЛА. Может выполняться перевязывание поверхностных вен в месте их соединения с глубокими, также производят хирургическое удаление тромба.
Помимо этого в таком случае рекомендуют антикоагулянтную терапию (медикаментозное растворение тромбов и предотвращение их образования). Но, так как побочным ее эффектом могут быть кровотечения, подобное лечение необходимо проводить под постоянным контролем состояния свертывающей системы крови.
При этом надо понимать, что устранение конкретного эпизода тромбофлебита не приводит к выздоровлению. Остаются как последствия самого тромбоза (например, тромб может заместиться соединительной тканью и нарушать или полностью блокировать кровоток по сосуду), так и заболевание или состояние, приведшее к возникновению тромбофлебита. Необходимо пройти обследование, выявить причину возникновения заболевания и пройти лечение.
Также пациентам даются рекомендации по образу жизни, приему препаратов (венотоников и т. д.), назначается физиотерапия (электрофорез с гепарином и т.п.).
В случае тромбофлебита на фоне варикозной болезни нижних конечностей часто решается вопрос о втором этапе хирургического лечения – удалении варикозно деформированных поверхностных вен, так как последующие эпизоды тромбозов могут угрожать жизни пациента.
К какому врачу обратиться
По поводу тромбофлебита нужно обращаться к хирургу, хирургу-флебологу. В зависимости от состояния и опасности процесса с точки зрения возникновения осложнений врач может порекомендовать амбулаторное или стационарное лечение.