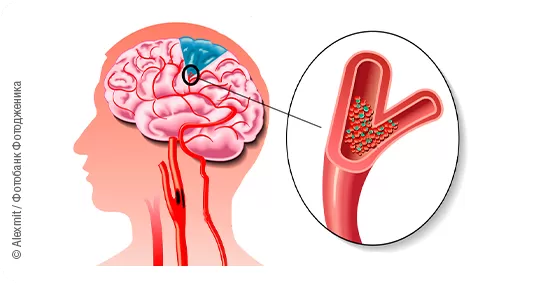
Инсульт – это внезапно развившееся опасное для жизни состояние, при котором нарушается кровоснабжение головного мозга. Клетки мозга без кислорода погибают уже спустя несколько минут, и это может привести к необратимым последствиям – глубокой инвалидизации или смерти. Нарушение мозгового кровообращения (НМК) требует неотложной медицинской помощи: чем раньше начать лечение и восстановить кровоснабжение, тем меньше осложнений будет у пациента.
Различают ишемический инсульт, или инфаркт мозга (вследствие закупорки сосуда), геморрагический инсульт (кровоизлияние в мозг) и субарахноидальное кровоизлияние (кровоизлияние между оболочками, покрывающими головной мозг).
Симптомы
НМК может проявляться по-разному в зависимости от того, какие именно участки головного мозга пострадали. Симптомы могут быть изолированными или сочетаться в различных комбинациях.
Самыми распространенными признаками инсульта являются резко возникшие:
-
слабость в руке и/или ноге;
-
онемение в руке и/или ноге;
-
нарушение координации движений;
-
нарушение речи (трудности в подборе слов либо непонимание обращенной к человеку речи);
-
асимметрия лица и улыбки;
-
головокружение;
-
потеря равновесия;
-
нестерпимая головная боль;
-
тошнота и/или рвота;
-
потеря сознания (от легкого оглушения до глубокой комы);
-
нарушения зрения (выпадение участков в поле зрения, двоение и др.).
Симптомы инсульта развиваются внезапно и дезориентируют пациента. Из-за слабости в конечностях человек может упасть на ровном месте, потерять сознание или быть не в состоянии описать, что с ним происходит и что он чувствует в данный момент, из-за появившегося нарушения речи. Кроме того, может наблюдаться перекос лица – со стороны может показаться, что человек в алкогольном или наркотическом опьянении. Бывает так, что сам человек, у которого развивается инсульт, не подозревает о происходящем и списывает симптомы на другие причины. Например, «отлежал руку» – при развившемся онемении, «переутомился» – при развившейся шаткости при ходьбе или нечеткости зрения.
Существуют правила распознавания инсульта – их важно знать каждому, чтобы суметь вовремя заподозрить катастрофу и вызвать скорую помощь. Нужно попросить человека выполнить простые тесты:
-
Широко улыбнуться – будет выявлена асимметрия улыбки (опущение одного угла рта).
-
Поднять и подержать на весу обе руки – одна рука будет отставать или не поднимется совсем.
-
Четко произнести свое имя и место, где он сейчас находится. Речь может быть неразборчивой – по типу «каши во рту», состоять из несвязных фраз, человек может не произнести ни слова или не разобрать обращенную к нему речь; может наблюдаться дезориентация в месте и времени.
Другие симптомы, перечисленные выше, также нельзя оставлять без внимания. Ждать нельзя! Если вы заметили у себя или у кого-то рядом признаки инсульта, срочно вызывайте скорую помощь!
Причины
Факторы риска развития НМК можно разделить на немодифицируемые (те, на которые нельзя повлиять) и модифицируемые. К первой группе относятся прежде всего возраст и пол. Около 95 % случаев ишемического инсульта происходят в возрасте старше 45 лет, 2/3 из них приходятся на возраст более 65 лет. С возрастом растет не только риск возникновения заболевания, но и смертность в результате инсульта. Инсульт чаще развивается у мужчин.
Модифицируемые факторы риска являются точкой приложения для первичной или вторичной профилактики ишемического инсульта – специфической терапии. К ним относятся: заболевания сердца, повышение артериального давления, повышенный холестерин (нарушение липидного обмена), курение, недостаточная физическая активность, неправильное питание и ожирение, сахарный диабет и другие. Безусловно, модифицируемые факторы требуют контроля и коррекции с целью профилактики развития инсульта.
Основными причинами инсульта являются:
-
атеросклероз – это хроническое заболевание: нарушение липидного (жирового) обмена (повышение уровня холестерина), приводящее к образованию бляшек на стенках артерий, в том числе снабжающих кровью головной мозг, которые однажды могут закрыть просвет и привести к катастрофе;
-
кардиоэмболия – это отрыв тромба из сердца и его занос с током крови в головной мозг, где эмболы (оторвавшиеся тромбы) могут закупорить сосуд, что проведет к невозможности поступления крови в лежащие выше участки мозга. Многие болезни сердца, такие как нарушения ритма (фибрилляция предсердий – одна из самых частых причин), инфаркт миокарда, различные патологии сердечных клапанов, могут вызвать кардиоэмболию и привести к инсульту;
-
гипертоническая болезнь (повышение артериального давления). Острое повышение артериального давления, особенно повторяющееся, сопровождается разрушением клеток сосудистой стенки, приводит к ее структурным изменениям и образованию дефектов, таких как микроаневризмы (патологические выпячивания), с развитием в дальнейшем кровоизлияния в мозг, а также к набуханию стенок, сужению или закрытию просветов мелких сосудов с последующим развитием инфарктов мозга. Повышение артериального давления, которое не контролируется специфической терапией, является ведущим фактором риска развития инсульта. Бывают случаи, когда повышение давления самим пациентом никак не ощущается или гипертензия беспокоит от случая к случаю и имеет кризовое течение, однако эти симптомы нельзя игнорировать: требуется лечение, так как без контроля могут развиться серьезные осложнения.
Долгое время считалось, что инсульт – болезнь стариков, но в настоящее время инсульт у лиц молодого возраста (до 45 лет) уже не редкость. У молодых пациентов механизм возникновения инсульта другой, чем у пожилых, поэтому требуется иной подход к диагностике и терапии.
Другими, более редкими, причинами инсульта могут быть:
-
диссекция (расслоение) сосудистой стенки;
-
воспалительные заболевания сосудов – васкулопатии (изолированный васкулит центральной нервной системы, системные васкулиты);
-
антифосфолипидный синдром (это патология, которая характеризуется повторяющимися тромбозами в сосудах любого размера);
-
врожденные аномалии сосудистой системы (болезнь мойя-мойя, фибромускулярная дисплазия и др.);
-
гематологические заболевания – заболевания системы крови (полицитемия, тромбоцитемия, анемия, парапротеинемии, тромботическая тромбоцитопеническая пурпура, коагулопатии и др.);
-
инфекционные заболевания (сифилис, ВИЧ-инфекция и др.);
-
генетические дефекты (митохондриальные заболевания, CADASIL, болезнь Фабри и др.).
Диагностика
Основной клинический признак инсульта – внезапное развитие очаговой неврологической симптоматики (нарушение движений, чувствительности, координации и др.) у пациента с факторами риска. Помощь при этом требуется незамедлительно! Скорая доставляет пациента в ближайший стационар, где занимаются такими проблемами.
При осмотре пациента с признаками НМК первоочередными задачами являются:
-
подробный сбор информации по развитию заболевания;
-
оценка жизненно важных функций организма и общего состояния пациента (при наличии показаний – проведение мероприятий, направленных на их восстановление);
-
краткий неврологический осмотр, оценка с использованием специальных шкал инсульта;
-
забор крови для лабораторных исследований;
-
проведение электрокардиографии;
-
проведение нейровизуализации.
Всем больным с признаками НМК в течение 20–40 минут после госпитализации проводится нейровизуализация – компьютерная (КТ) или магнитно-резонансная томография (МРТ). КТ позволяет выявить или исключить кровоизлияние в мозг с высокой точностью на самых ранних сроках заболевания. В отсутствие признаков кровоизлияния, но при наличии симптомов, указывающих на НМК, характер инсульта может быть определен как ишемический. Таким образом, при подозрении на НМК в большинстве случаев проведение КТ позволяет принять решение о тактике лечения пациента. Магнитно-резонансная томография в отличие от КТ более чувствительна в течение первых суток развития ишемического инсульта. К дополнительным методам исследования при инсульте относятся методы визуализации сосудов (контрастная МР-ангиография, неконтрастная МР-ангиография, КТ-ангиография, дуплексное сканирование – УЗИ сосудов), позволяющие получить информацию о локализации и причине окклюзии (закупорки), а также методы оценки перфузии – прохождения крови к тканям (КТ- и МР-перфузия). Однако выполнение нейровизуализации с использованием этих методов не должно задерживать старта экстренного лечения.
Лечение
Выделяют следующие направления лечения ишемического инсульта:
-
Специфическое лечение (реперфузия, нейропротекция). В настоящее время разработано несколько способов достижения реперфузии (восстановления кровотока в закупоренном сосуде): внутривенное или внутриартериальное введение тромболитического препарата (лекарства, которое расщепляет тромб), эндоваскулярные (внутрисосудистые) хирургические методики, а также их комбинация. Под нейропротекцией подразумевается назначение лекарственных средств, защищающих клетки головного мозга от гибели в результате нарушения поступления крови.
-
Базисная терапия. Основной задачей базисной терапии является максимально быстрая стабилизация состояния больного: обеспечение адекватного получения кислорода, поддержание оптимального уровня артериального давления (АД) и других параметров сердечно-сосудистой системы, контроль уровня глюкозы (сахара) в крови и др. Кроме того, важен уход: туалет рото- и носоглотки и кожных покровов, повороты с боку на бок каждые 2 часа, обеспечение адекватного питания и питьевого режима, очистительные клизмы, своевременное опорожнение мочевого пузыря и др.
-
Вторичная профилактика. Направлена на коррекцию имеющихся факторов риска с целью предупреждения развития повторных катастроф. Подбирается антитромботическая (предупреждающая образование тромбов), гипотензивная (снижающая уровень АД), гиполипидемическая (контролирующая уровень холестерина в крови), сахароснижающая (при наличии сахарного диабета) и другая специфическая терапия в зависимости от причины инсульта.
-
Реабилитация. Для скорейшего и максимально возможного восстановления утраченных в результате развития инсульта функций важно раннее начало реабилитации.
Основными принципами реабилитации являются:
-
раннее начало;
-
систематичность, длительность и непрерывность;
-
комплексность (применение всех доступных и необходимых реабилитационных мероприятий);
-
мультидисциплинарность (включение в реабилитационный процесс специалистов разного профиля: невролога, логопеда, психолога, ЛФК-специалиста и др.);
-
адекватность (разработка индивидуальной реабилитационной программы);
-
социальная направленность;
-
активное участие семьи и близких пациента;
-
использование методов контроля адекватности нагрузки и эффективности проводимых мероприятий.
К какому врачу обратиться
Инсульт требует экстренной медицинской помощи! Если вы заметили у себя или у кого-то рядом признаки инсульта, срочно вызывайте скорую. Основной специалист, занимающийся лечением инсультов, это врач-невролог.