Варикозная болезнь вен нижних конечностей (ВБВНК) – это изменение, трансформация, расширение вен нижних конечностей, которая сопровождается нарушением кровотока в ногах из-за возникновения несостоятельностью клапанов и появлением разнообразных симптомов утомления ног (тяжести в ногах, отеками, ночными судорогами).
Симптомы
Стадии развития варикозной болезни ног. Классификация
Существует большое количество классификаций ВБВНК. Международная классификация выделяет следующие стадии развития болезни:
0 – Внешние признаки отсутствуют. Пациенты жалуются на тяжесть в ногах.
1 – Визуально наблюдаются сосудистые звездочки, ретикулярный варикоз. Иногда жалобы на ночные судороги в икроножных мышцах.
2 – Визуально наблюдаются расширенные деформированные вены.
3 – Жалобы на отеки ног, не исчезающие после кратковременного отдыха.
4 – Выявляются дерматоз, экзема, гиперпигментация голеней.
5 – Образуются предъязвы.
6 – Трофические язвы.
Также для определения тактики лечения используют более простую классификацию степеней ХВН – хронической венозной недостаточности. По этой классификации:
0-я степень – симптомы отсутствуют;
1-я степень – жалобы на тяжесть в ногах, переходящий отек;
2-я степень – стойкий отек и изменения на коже (экзема, гиперпигментация, липодерматосклероз);
3-я степень ХВН – венозная трофическая язва.
Также врачи используют уточненную классификацию ВБВНК, основанную уже не только на данных внешнего осмотра и жалобах пациентов, но на результатах ультразвукового исследования кровотока в венах ног. Она отражает именно состояние сосудов, и врач может определить необходимость и объем хирургического вмешательства, так как данная классификация основана на характере гемодинамических нарушений в венах ног.
Формы варикозной болезни:
1) частичное нераспространенное внутрикожное расширение поверхностных вен без патологического рефлюкса венозной крови;
2) частичный варикоз с рефлюксом по поверхностным и/или перфорантным венам;
3) обширный варикоз с рефлюксом по поверхностным и перфорантным венам;
4) варикозное расширение при наличии рефлюкса по глубоким венам.
Начало заболевания
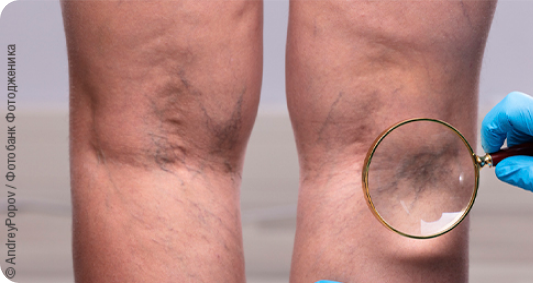
Мы так подробно остановились на классификации варикозной болезни ног для того, чтобы подчеркнуть: первые стадии заболевания обычно являются бессимптомными. А большинство пациентов и последующие стадии воспринимают как «само собой разумеющееся» состояние: «Как же им не уставать, если весь день на ногах, небольшой отек к вечеру, особенно в жару – тоже нормально». Судороги в мышцах обычно вообще не связывают с варикозом. При этом симптомы (отеки, тяжесть в ногах), конечно, более выражены у людей с избыточным весом, при наличии плоскостопия, хождении в обуви на высоких каблуках. Для того чтобы дифференцировать это состояние, скажем, с болями при остеохондрозе позвоночника, имеет смысл отметить, что боли при варикозе обычно бывают ночью. Также надо обращать пристальное внимание на состояние кожи ног – смотреть, есть ли на поверхности кожи сосудистые звездочки, сеточка тонких синеватых сосудов, не выступающих над поверхностью кожи.
Важно! Чувство тяжести в ногах, отеки к вечеру, судороги в икроножных мышцах могут быть признаками развития варикозной болезни. Обратитесь к врачу! Сосудистые звездочки на коже ног – повод обязательно проконсультироваться со специалистом! Надо понимать, что варикозная болезнь – хроническое заболевание и без лечения обязательно будет прогрессировать.
Заболевание «в разгаре»
Таким образом, пациенты часто обращаются к врачу тогда, когда появляются внешние признаки варикоза, несомненные даже для любого обывателя: расширенные, извитые, деформированные подкожные вены и уродливые венозные узлы. К сожалению, на такой стадии вернуть сосуды к нормальному состоянию уже не представляется возможным. На данном этапе заболевания врач выясняет, насколько глубоко зашли гемодинамические нарушения (состояние клапанов вен, наличие рефлюкса), а также предлагает лечение как для облегчения симптомов, так и для предотвращения прогрессирования болезни и коррекции косметических дефектов.
Причины
Особенности строения вен нижних конечностей
Невозможно понять причины и механизм развития варикозной болезни вен нижних конечностей без небольшого экскурса в анатомию и физиологию. Под действием сердечных сокращений артериальная кровь, богатая кислородом и питательными веществами, по артериям поступает во все органы и ткани организма, в том числе и в ноги. Затем, отдав все полезное и забрав все ненужное, венозная кровь собирается сначала в мельчайшие сосуды – капилляры, которые, постепенно сливаясь, образуют более крупные венозные сосуды. Самые крупные венозные сосуды ног образуют две системы: поверхностные вены, которые лежат в жировой клетчатке под кожей ног поверх плотной соединительнотканной фасции голени и бедра, и глубокие вены, которые находятся под фасцией среди мышц.
Системы поверхностных и глубоких вен соединены между собой короткими поперечными сосудами – перемычками, протыкающими фасцию (перфорирующими ее). Они так и называются – перфорантными венами. Причем, естественно, венозная кровь должна из ног подняться наверх, обратно к сердцу, а в ногах толкать ее нечему. Чтобы кровь все-таки поднималась наверх вопреки гравитации, окружающие мышцы «массируют» венозные стенки и при дыхании в брюшной полости на выдохе создается отрицательное давление, обеспечивая «подсасывающий» эффект. Кроме того, сами вены снабжены клапанами, в норме открывающимися только в одном направлении – снизу вверх и с поверхности вглубь (в перфорантных венах). То есть в отсутствие мышечных сокращений или при вдохе кровь, которая уже поднялась наверх или переместилась из поверхностных вен в глубокие, не может «потечь» в обратном направлении.
Факторы риска развития ВБВНК
Теперь давайте разберемся, почему этот процесс нарушается. Во-первых, мы должны помнить, что гравитация всегда была против нас! То есть периодическое «задирание ног» существенно облегчает ситуацию и при здоровых венах, а тем более при больных. Второй фактор – это малоподвижный образ жизни, когда мышцы ног не работают и не создают мышечной помпы для перекачки крови по венам вверх. Причем плох и стоячий образ жизни (продавцы, конструкторы, чертежники и т. п.), и сидячий – при этом вены еще пережимаются при входе в таз.
Важно! Чтобы не было застоя венозной крови в ногах, надо: а) ходить; б) лежать, подняв ноги выше уровня сердца.
Но, как показывают исследования, одного неправильного образа жизни для развития заболевания недостаточно. Очень важна генетическая предрасположенность. По наследству часто передается некий дефект строения соединительной ткани. Патология венозной стенки сочетается у одних и тех же или разных представителей одной семьи с другими заболеваниями, обусловленными дефектом или слабостью соединительной ткани (грыжи, частые растяжения и вывихи, пролапс митрального клапана, геморрой, плоскостопие).
Важно! Если в личном или семейном анамнезе есть заболевания, для которых характерна патология соединительной ткани (варикозная болезнь, геморрой, грыжи, привычные вывихи и растяжения и т. д.), надо быть особенно внимательными к факторам риска развития варикозной болезни – это статичная сидячая (бухгалтер, ученый) и стоячая работа (хирург, продавец), ожирение, беременность. В таком случае необходима профилактика: надо периодически ходить, давать отдых ногам, подняв их вверх, носить компрессионный трикотаж, удобную обувь на среднем каблуке.
ВБВНК и беременность
Почему беременность часто провоцирует начало или резкое ухудшение течения варикозной болезни ног? При беременности наличествуют сразу несколько факторов: изменение гормонального баланса (повышенное содержание прогестерона приводит к снижению мышечного тонуса сосудистой стенки), увеличение объема циркулирующей крови, давление матки на вены в области малого таза нарушают отток венозной крови от ног; снижение активности и подвижности (особенно в третьем триместре), хронические запоры, повышение внутрибрюшного давления, большая прибавка в весе, другие осложнения течения беременности, которые могут вызвать отеки ног или нарушение гормонального баланса (гестоз, патология почек, сахарный диабет). Поэтому надо быть очень внимательным к своим ногам во время вынашивания ребенка, при подозрении на развитие или усугубление ВБВНК обратиться к врачу, сделать обследование и следовать рекомендациям специалиста (прием венотоников, компрессионный трикотаж и др.) Потому что беременность пройдет, а заболевание останется с вами на всю жизнь.
Механизм развития варикозной болезни
Первым этапом развития заболевания является повышение давления в венах нижних конечностей (венозная гипертензия) по любой из причин (застой крови из-за отсутствия работы мышечной помпы при движении, затруднении оттока крови из-за механических причин и т.п.). При отсутствии слабости венозной стенки даже длительное воздействие подобных факторов не приводит к ВБВНК.
Но если стенки вен недостаточно прочные, то под воздействием венозной гипертензии начинает развиваться целый спектр нарушений. На уровне капилляров – повышается их проницаемость, и в межклеточное пространство выходит сначала только жидкость (появляются отеки), а за ней и белки, и форменные элементы крови. Визуально мы видим расширенные и лопнувшие капилляры – сосудистые звездочки. Это первый признак заболевания.
Ухудшение микроциркуляции приводит к все нарастающей гипоксии и нарушениям обменных процессов в тканях ног, что на поздних стадиях заболевания проявляется трофическими язвами, рубцами, уплотнениями ткани, дерматитом, гиперпигментацией. Патология сосудистой стенки на уровне клапанов приводит к тому, что возникает обратный ток крови (рефлюкс) по перфорантным венам – из глубоких вен в поверхностные. Еще большая гипертензия в поверхностных венах и дефекты их клапанов приводят к рефлюксу (обратному течению крови) по поверхностным венам вниз, а вслед за ними и к рефлюксу в глубоких венах. Стенки поверхностных вен перерастягиваются, деформируются, становятся видны через кожу. Процесс оттока крови все больше нарушается, отеки нарастают, становятся постоянными, появляются боли в ногах, судороги в мышцах. Часто растянутые и деформированные стенки вен воспаляются, из-за воспаления и застоя крови начинают образовываться тромбы, которые еще сильнее нарушают кровообращение.
Кроме того, тромбозы могут привести к грозным осложнениям в случае отрыва тромбов: тромбоэмболиям (в том числе к тромбоэмболии легочной артерии – смертельно опасному состоянию), инсультам, инфарктам. А в случае тромбоза магистральных вен – даже к гангрене и ампутации ноги.
Распространенность заболевания
Варикозная болезнь вен нижних конечностей встречается очень часто. В странах Западной Европы, по статистике, разными ее формами страдает до 25 % населения. Чаще она бывает у женщин (примерно 2/3 случаев), и впервые большинство пациенток обнаруживают у себя ее признаки во время и после беременности. Заболевание это хроническое и без должного лечения, профилактических мер, коррекции образа жизни часто приводит к потере трудоспособности и серьезным осложнениям. Хотя поначалу многие пациенты склонны воспринимать варикозную болезнь просто как косметический дефект.
Диагностика
Прежде чем идти к врачу, проанализируйте свое состояние. Во-первых, есть ли отеки? Если к вечеру обувь становится теснее, если на коже остался не проходящий быстро след от носочной резинки – да, отеки есть. Как быстро они появляются, как быстро проходят? Есть ли изменения на коже ног? Изменения цвета, сосудистые звездочки, ретикулярный варикоз (расширенные сине-фиолетовые сосуды размером больше, чем капилляры, но не выступающие над поверхностью), экзема, зуд? Все это может быть признаками варикозной болезни. Есть ли ощущения тяжести в ногах, быстрой утомляемости? Когда сильнее выражены эти симптомы? При варикозной болезни симптомы нарастают к вечеру и при статической нагрузке (сидя, стоя). При ходьбе самочувствие улучшается, так же как и ночью. Могут быть такие симптомы, как чувство распирания в ногах, жжения, боль по ходу вен или в икроножных мышцах, ночные судороги в икроножных мышцах.
Кроме жалоб и внешнего осмотра ног основным методом диагностики и определяющим моментом в выборе тактики лечения служит метод ультразвуковой допплерографии – исследование сосудов ног с помощью ультразвука (УЗДГ). Допплеросонография позволяет в динамике определить состояние клапанов вен, есть ли рефлюкс, насколько обширно поражение, какие участки вен затронуты.
Наиболее информативным сейчас считается триплексное ультразвуковое сканирование сосудов с цветным картированием кровотока. Этот метод позволяет оценить как анатомическое строение и состояние всех вен (поверхностных, глубоких, перфорантных), так и их функциональные особенности. Можно определить наличие и выраженность рефлюкса. Это важно, чтобы понять объем, место и способ оперативного вмешательства – какие участки вен необходимо удалить, какие можно оставить, какое потребуется оборудование, и т. п.
Также очень важно определить наличие или отсутствие таких грозных осложнений варикозной болезни, как тромбозы. Так как это может принимать угрожающие жизни формы, необходима тщательная диагностика характера и локализации тромба.
Лечение
Заболевание надо начинать лечить с 0-й стадии. Конечно, это в идеале. Но, с другой стороны, если вы прочли нашу статью, выяснили, что у вас есть наследственная предрасположенность и ощущаете тяжесть в ногах, такая идеальная в прогностическом отношении ситуация может сложиться.
В первую очередь и на любой стадии заболевания стараются уменьшить гемодинамические нарушения. То есть улучшить отток крови от нижних конечностей, предотвратить развитие венозной гипертензии, застоя крови, рефлюкса, увеличения проницаемости сосудистой стенки, отека, гипоксии тканей. Для этого используют компрессионный трикотаж (гольфы, чулки, колготки, бинтование ног). Причем в зависимости от стадии заболевания врач подбирает лечебный трикотаж с разной степенью компрессии. На начальных этапах достаточно 1–2-й степени компрессии, в более тяжелых случаях используют лечебный трикотаж 3-й степени компрессии. Этот метод позволяет не только приостановить прогрессирование процесса, но и улучшить состояние пациента (уходят жалобы на отеки, тяжесть в ногах, боли и т. п.).
На начальных стадиях варикозного поражения вен нижних конечностей очень эффективно применение лекарственных средств – венотоников (внутрь), кремов и мазей. Они улучшают состояние и тонус стенок вен, снимают воспаление, улучшают питание тканей и микроциркуляцию. Также применяют средства, препятствующие тромбообразованию и улучшающие реологические свойства крови (антикоагулянты, антиагреганты). На начальных стадиях заболевания фармакотерапию применяют отдельными курсами, при более серьезной ситуации требуется постоянный прием данных препаратов для улучшения состояния пациента и предотвращения осложнений. При наличии трофических язв используются средства, усиливающие регенерацию, ранозаживляющие, обезболивающие.
На ранних стадиях ВБВНК хирургическое лечение используют с косметологической, а не с лечебной целью. Так, инъекционное введение склерозирующих препаратов в область телеангиоэктазий (сосудистых звездочек) и ретикулярного варикоза не дает никакого лечебного эффекта, только косметический. Причем надо понимать, что достигнутый эффект будет скоро утрачен при отсутствии лечения заболевания, так как при прогрессировании процесса на коже появятся новые дефекты. Поэтому хирургическое лечение необходимо сочетать с приемом венотоников, компрессионным трикотажем и коррекцией образа жизни (увеличение подвижности, снижение массы тела, предотвращение запоров и т. п.).
Задачей хирургического лечения на более поздних стадиях заболевания является устранение рефлюкса (обратного течения крови в области поврежденных венозных клапанов) путем удаления, перевязки, склерозирования тех участков поверхностных и перфорантных вен, где нарушен клапанный аппарат. Это дает возможность избежать дальнейшей деформации поверхностных вен и нарастания связанных с ней трофических нарушений в окружающих тканях.
Благодаря развитию метода УЗГД врач может определить точный объем и характер хирургического вмешательства. Развитие хирургических методов также не останавливается. В настоящее время используют разные методы склерозирования вен: радиочастотный, крио- (холодом), лазерный, с помощью химических веществ. Благодаря этой процедуре сосуд как бы «спекается», просвет его исчезает, он исключается из кровотока.
Методика хирургического удаления деформированных поверхностных вен за последние годы тоже претерпела серьезные изменения. Если раньше требовалось произвести достаточно большие разрезы на коже, то теперь операция проводится через точечные проколы, сквозь которые деформированная вена извлекается наружу с помощью специальных крючков. При таком методе не требуется зашивания кожи и сосудов. Сосуд закупоривается благодаря последующей компрессии. Операция проводится под местной анестезией, поэтому подобные вмешательства стали осуществлять даже в амбулаторном режиме, и косметический эффект достигается очень хороший. После операции в течение трех недель требуется ношение компрессионного трикотажа или бинтование.
Важно! Требуется тщательная подготовка к оперативному лечению. Грамотный курс консервативной терапии перед операцией позволяет провести ее с минимальными осложнениями. Так что не надо хвататься за обещание «операция в день обращения». Спешка тут ни к чему. Необходимы качественное обследование и выбор метода лечения, а также подготовка к нему.
Благодаря тому, что оперативное лечение стало менее травмирующим, пациенты после операции быстрее начинают вести активный образ жизни (конечно, используя компрессию), уменьшается количество послеоперационных осложнений – и тромботических, и воспалительных.
Профилактика варикозной болезни вен нижних конечностей
Людям, страдающим варикозной болезнью вен нижних конечностей, а также имеющим предрасположенность (семейную в первую очередь) к ее развитию, очень важно понимать, какие ситуации и процессы могут спровоцировать развитие или усугубление данного заболевания.
Для женщин это прежде всего беременность и роды. Поэтому в данный период необходимо ношение компрессионного трикотажа, а также контроль за протеканием беременности в максимально физиологичном режиме, без осложнений.
Важно в целом следить за состоянием своего здоровья: свертывающей системы крови (применение гормональных препаратов, например контрацептивов, только под контролем анализа крови), гормональной системы (коррекция содержания в крови сахара, холестерина), сердечно-сосудистой системы (гипертоническая болезнь).
В целом использование компрессии вен как метод профилактики важно в случае предстоящих длительных авиаперелетов, поездок в сидячем положении (автомобиль, автобус), длительных периодов статических нагрузок (стоя, сидя), например на работе.
Таким людям полезны разнообразные динамические физические нагрузки умеренной интенсивности: плавание, ходьба, бег трусцой, катание на лыжах. Обязательно чередование физической нагрузки с отдыхом в положении с поднятыми ногами.
Важно следить за массой тела, рационом питания (достаточное количество клетчатки), проводить коррекцию плоскостопия (носить супинаторы), пользоваться удобной обувью (не на высоких каблуках и не узкой).
К какому врачу обратиться
Конечно, компетентное лечение и диагностику заболевания может обеспечить либо хирург, либо узкий специалист по заболеваниям вен – флеболог. Ранняя диагностика и вовремя начатое лечение не дадут заболеванию возможности прогрессировать. Если симптомы выражены не сильно и отсутствуют внешние изменения на коже (сосудистые звездочки, ретикулярный варикоз, варикозные вены), но у вас появилось подозрение, что причиной неприятных ощущений (тяжесть в ногах, быстрая утомляемость) может быть заболевание вен – лучше сразу идти к флебологу или на УЗДГ. Ведь специалист общей практики может не дать вам нужных рекомендаций («помажьте чем-нибудь»), и время будет упущено.