Синдром диабетической стопы (СДС) – это инфекционный, язвенный или деструктивный процесс глубоких тканей в области стопы, связанный с нарушениями кровообращения и иннервации (происходит разрушение нервных стволов и окончаний) у больных сахарным диабетом (СД). Также в этот синдром входит диабетическая остеоартропатия (нейроартропатия, или стопа Шарко) – безболевая прогрессирующая деструкция (разрушение) одного или нескольких суставов стопы на фоне нарушения иннервации, связанного с патологией углеводного обмена (СД). Синдром диабетической стопы – одно из самых опасных осложнений сахарного диабета, оно развивается более чем у 70 % больных. Это заболевание очень опасно, так как может привести к ампутации ноги.
Причины
При сахарном диабете развивается нарушение углеводного обмена – так называемый «голод среди изобилия». В крови содержится большое количество сахара, которое не может попасть внутрь клеток из-за недостаточной выработки инсулина или из-за неадекватной на него реакции. Таким образом, ткани страдают, с одной стороны, от недостатка энергии (углеводов), с другой стороны – сахар, содержащийся в крови, токсически влияет на стенки сосудов, разрушая их.
Патологические изменения при сахарном диабете часто захватывают именно ноги, потому что, во-первых, они далеко от сердца и кровообращение в них в принципе связано с определенными трудностями, а во-вторых, на стопы, в частности на подошвы, оказывается большое давление при ходьбе, они часто травмируются. Вследствие патологии углеводного обмена в стопах развиваются нарушения кровообращения (которые ведут к гипоксии и ишемии тканей – недостатку кислорода и питательных веществ), нервной трофики и костно-суставного аппарата. В таких условиях любая, даже незначительная, травма кожи превращается в глубокий дефект, который очень долго и тяжело заживает.
Симптомы
Клинические проявления синдрома диабетической стопы разнообразны. Их можно объединить в три группы в зависимости от преимущественного механизма развития заболевания.
Если ведущий механизм – нарушение кровообращения и микроциркуляции (кровообращения в самых мелких сосудах стопы – капиллярах), то у больных отмечаются следующие симптомы и жалобы:
- Стопа холодная на ощупь, кожа бледная.
- Плохо прощупывается пульсация сосудов на лодыжке.
- У больных периодически возникает перемежающаяся хромота.
- На коже стопы отмечаются мелкие петехии (небольшие кровоизлияния), очаги покраснения, видимые извитые мелкие сосуды на поверхности (из-за патологии сосудистой стенки).
- На кончиках пальцев могут быть участки некроза (отмирания кожи), трещины, изменения ногтевых пластинок, как после удара (синяк).
- Истончен слой подкожной жировой клетчатки.
- Больные жалуются на боли в ногах в покое и по ночам; если свесить ноги с края постели – боли ослабевают.
- Парестезии: чувство жжения, покалывания, онемения стоп, как будто «чулки надеты».
- Изменения болевой чувствительности стоп: слишком сильное восприятие боли, отсутствие чувствительности к ней, восприятие неболевого воздействия как болевого.
- Снижение других видов чувствительности: температурной, тактильной, вибрационной.
- Ночные судороги в ногах, слабость в ногах.
- Боли, усиливающиеся в покое и ночью, частично они уменьшаются при ходьбе.
- Потливость ног.
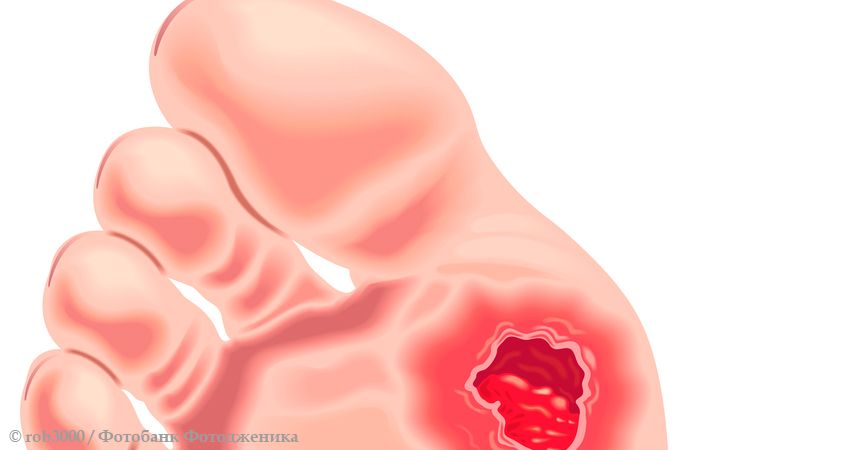
- Появление мозолей, натоптышей, сухости, повышенного ороговения кожи, трофических язв.
- Изменение температуры стоп.
У больных с СДС на стопе легко и быстро возникают повреждения, не соответствующие по своей тяжести и долгому времени восстановления причине, которая их вызвала. Это могут быть долго не заживающие порезы после педикюра, укусы насекомых, превращающиеся в язвочки, и тому подобное. Кожа легко повреждается и плохо заживает, особенно в местах, на которые оказывается наибольшее давление во время ходьбы (на подошве – на пятках и в местах проекции плюсневых костей, по краям стопы и на пальцах – где максимальное давление обуви). Причем язвенные дефекты и травмы не очень болезненные, иногда вообще безболезненные, поэтому человек своевременно их не замечает.
Диагностика
Для диагностики СДС важен тщательный осмотр стоп – с оценкой состояния кожи, ее цвета, температуры, сухости, наличия кровоизлияний и повреждений. Также проверяются все виды чувствительности: болевая, температурная, тактильная и пульсация сосудов в области лодыжек. Проверяют все сухожильные рефлексы. При возможности проводят электромиографию.
Пациента опрашивают об истории его заболевания: сколько лет и как протекает СД, какое лечение получает пациент.
Очень важно проведение инструментальных исследований кровотока в стопе. Используют УЗДГ – ультразвуковую допплерографию. При наличии показаний к операции проводят ангиографию в условиях стационара – рентгенологическое исследование сосудов с использованием внутрисосудистого введения контрастного вещества. Также определяют содержание кислорода в крови для оценки тяжести ишемии и гипоксии – транскутанная (чрескожная) оксиметрия.
Рентгенография стоп помогает выявить степень поражения костей и суставов. Для оценки объема оперативного лечения рекомендуют проведение МСКТ (мультиспиральной компьютерной томографии).
При наличии язв проводят бактериологическое исследование их отделяемого: посев на питательную среду, осмотр под микроскопом и определение чувствительности возбудителей к антибиотикам. Это важно для подбора лечения.
Также делают общий и клинический анализ крови, биохимический анализ крови, определение глюкозы крови.
К какому врачу обращаться
Диагностикой и лечением данного заболевания занимаются эндокринолог и хирург. Также может потребоваться консультация невропатолога. За рубежом существуют узкие специалисты – подиатры, которые занимаются проблемами со стопами.
Лечение
Лечение зависит от главного патогенетического механизма развития диабетической стопы.
Для всех пациентов в первую очередь важна нормализация содержания сахара в крови и артериального давления. Обязателен отказ от курения, так как никотин усугубляет негативные процессы, связанные с сосудами. Нужно использовать удобную обувь, каждый день менять чулки и носки, не пользоваться носками с тугой резинкой, ежедневно осматривать ноги на предмет наличия повреждений, ранок, ухаживать за кожей ног – не допускать появления сухости кожи, мозолей, натоптышей, мокнутия между пальцами. Педикюр надо делать максимально аккуратно (лучше ногти подпиливать, а не стричь), не ходить босиком, чтобы исключить случайные травмы. Пациентам с СДС необходимо ежегодно проходить осмотр у сосудистого хирурга, невропатолога, делать УЗДГ.
Консервативное лечение нейропатической формы СДС: пораженную стопу надо максимально разгрузить (свободная обувь, хождение на костылях и т. п.), после хирургической обработки ран используют вакуумную терапию, препараты ростовых факторов для заживления, антибиотиков.
В случае нейроишемической и ишемической природы заболевания необходима консультация сосудистого хирурга. Используют препараты, снижающие свертываемость крови, улучшающие микроциркуляцию, в том числе внутривенно в виде капельниц.
При тяжелых состояниях проводят хирургическое лечение в стационаре, объем его определяют индивидуально, исходя из состояния кровообращения в конечностях. Сосудистые хирурги делают операции по восстановлению кровотока в стопе. При гангрене производят ампутацию пальцев или части стопы.
В случае поражения костей и суставов диабетической природы применяют препараты кальция, витамина D, бифосфонаты.