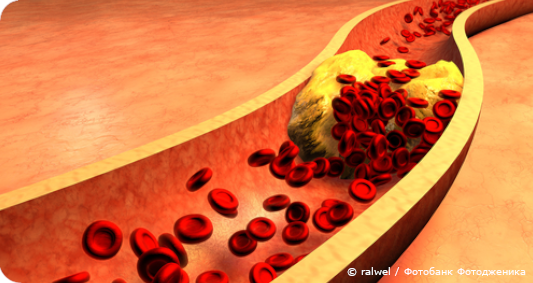
Атеросклероз – это патологическое состояние, обусловленное нарушением липидного (жирового) обмена, при котором поражаются стенки крупных и средних артерий. Артерии выполняют важную функцию транспортировки крови вместе с кислородом, питательными веществами, гормонами и жизненно необходимыми микроэлементами ко всем тканям и органам. На пораженной стенке происходит отложение липидов, сложных углеводов, солей кальция и других компонентов, что оказывает отрицательное влияние на транспортную функцию: утрачивается эластичность, нарушается ток крови и постепенно образуются атеросклеротические бляшки, которые сужают или совсем закрывают просвет сосуда, что приводит к нарушению поступления крови в органы и ткани.
Если подобное происходит в крупной артерии, то могут развиться серьезные осложнения вплоть до летального исхода: инфаркт, инсульт, гангрена конечностей и др. Кроме того, наличие бляшки в сосуде изменяет течение крови: появляются завихрения, которые способствуют образованию тромбов (склеиванию тромбоцитов). Появление тромба грозит риском его отрыва и закупоривания сосуда в узком месте.
Атеросклероз – это системный процесс, то есть происходит поражение всех артерий организма, однако рост атеросклеротических бляшек может преобладать на конкретных участках: например, в сосудах, снабжающих кровью головной мозг, сосудах сердца, почек или нижних конечностей.
Причины
Основной причиной развития атеросклероза является нарушение баланса холестерина (между липидными фракциями крови). Холестерин необходим организму, так как участвует во многих важных процессах (в частности, в выработке половых гормонов), входит в состав клеточной мембраны и др. «Плохой» холестерин – это комплекс белков и липидов, так называемые липопротеины низкой плотности (ЛПНП). Он образуется из употребляемых в пищу насыщенных жиров животного происхождения. Из таких комплексов холестерин «оседает» на стенках сосудов и способствует образованию атеросклеротических бляшек. «Хороший» холестерин – липопротеины высокой плотности (ЛПВП) – образуется из ненасыщенных жиров, содержащихся в растительной пище, рыбе, морепродуктах и др. Он переносит жировые молекулы от одних клеток к другим, тем самым заключая холестерин внутрь клеток, где он расходуется или хранится. Именно этот холестерин очищает стенки сосудов от бляшек и перерабатывается печенью в компоненты желчи.
Факторами риска атеросклероза являются: артериальная гипертензия, сахарный диабет, ожирение, стресс, курение, алкоголизм, возраст более 50 лет. Заболевание дебютирует еще в молодом возрасте, длительно течет бессимптомно, а к 50–60 годам появляются клинические проявления.
Симптомы
Атеросклероз сосудов головного мозга достаточно долго протекает без симптомов. Постепенно могут появляться различные недомогания, обусловленные измененным кровоснабжением:
- снижение концентрации внимания, работоспособности, повышенная утомляемость;
- головокружение и появление шума в ушах;
- нарушения сна (трудности с засыпанием, частые ночные пробуждения, кошмары, сонливость в течение дня);
- проблемы с памятью;
- нарушение координации движений, шаткость и неуверенность при ходьбе и др.
Одним из самых грозных осложнений атеросклероза артерий головы является инсульт. Бляшки на стенках артерий постепенно разрастаются и могут закрыть просвет сосудов, снабжающих кровью головной мозг, что приведет к катастрофе.
Атеросклероз артерий нижних конечностей – заболевание, связанное с образованием атеросклеротических бляшек в брюшной аорте и сосудах нижних конечностей. Процесс точно так же приводит к сужению просвета артерии вплоть до полного ее закрытия.
Основными симптомами являются:
- боли и чувство усталости в ногах, чаще в голенях (в икроножных мышцах) при ходьбе;
- боли в ногах в ночные часы, лишающие пациента сна;
- чувство зябкости и онемение в ногах, которые могут усиливаться при физической нагрузке – при ходьбе, подъеме по лестнице;
- разница в температуре кожных покровов: пораженная конечность холоднее, чем другие участки тела;
- изменение цвета кожи (синюшность), усиление сосудистого рисунка, появление незаживающих ран – трофических язв (чаще на нижней трети голени или стопе);
- потемнение кожи вплоть до черноты – развитие гангрены
Первым заметным симптомом является появление усталости и боли при ходьбе, что заставляет человека останавливаться для отдыха или идти медленнее. Сперва беспокоит повышенная утомляемость мышц голени, в основном по задней поверхности, затем появляется выраженное ощущение болезненного сжатия. Иногда ощущения могут возникать в мышцах бедра и ягодице. По мере прогрессирования заболевания скорость ходьбы снижается, а проходимая дистанция укорачивается (перемежающаяся хромота). Кроме того, у молодых мужчин часто отмечается снижение потенции.
Атеросклероз коронарных артерий (приносящих кровь в ткани сердца) является одной из основных причин ишемической болезни сердца и инфаркта миокарда. Основными симптомами атеросклероза сердечных артерий являются:
- стенокардия – приступы боли за грудиной, возникающие при физической нагрузке (бег, ходьба, подъем по лестнице), реже – в покое;
- ощущение тяжести, сдавленности в груди, чувство нехватки воздуха;
- нарушение ритма сердца, учащенное или замедленное сердцебиение;
- ощущение перебоев в работе или замирания сердца и др.
Атеросклероз почечных артерий протекает чаще всего бессимптомно. Основным признаком нарушения почечного кровотока является постепенное развитие почечной недостаточности, которая сопровождается упорным повышением артериального давления, плохо поддающимся терапии. На поздней стадии может произойти закупорка артерии с развитием инфаркта почки – появляются резкая нестерпимая боль в области поясницы, тошнота, рвота и др.
В случае появления симптомов важно обратиться к врачу для диагностики атеросклероза и его лечения с целью снижения риска тяжелых острых и угрожающих жизни заболеваний.
Диагностика
Первым специалистом, к которому приходит пациент с атеросклерозом, обычно бывает врач общего профиля или терапевт. При необходимости дополнительно назначаются консультации эндокринолога, невролога, кардиолога и сосудистого хирурга.
Как уже говорилось ранее, часто заболевание длительное время развивается без каких-либо проявлений. Поэтому не стоит дожидаться клинических признаков – целесообразно проходить профилактические проверки для выявления отклонений и своевременного принятия мер.
Первой ступенью обследования является клинический осмотр врача первичного звена – терапевта или врача общей практики. Проводится подробный физикальный осмотр: оценка кожных покровов, выслушивание легких и сердца, измерение артериального давления (с двух сторон) и др. В перечень лабораторной диагностики помимо общего анализа крови входит биохимический анализ с липидным спектром – для оценки уровня холестерина, триглицеридов, ЛПНП и ЛПВП, других показателей. Для оценки проходимости сосудов и наличия атеросклеротических бляшек используют УЗИ-диагностику: дуплексное сканирование магистральных артерий головы, УЗИ почечных артерий, УЗИ сосудов нижних конечностей, эхо-кардиографию и др. Более точными и серьезными исследованиями, приравненными по сложности к оперативному вмешательству, являются КТ-ангиография и коронарография (исследование сосудов сердца) с введением контрастного вещества.
Лечение
Профилактические немедикаментозные методы направлены на устранение возможных модифицируемых факторов риска: исключение курения и злоупотребления алкоголем, ведение активного образа жизни, соблюдение диеты с ограничением употребления жиров животного происхождения и «быстрых» углеводов.
Медикаментозная терапия направлена на коррекцию клинических симптомов и включает гипотензивную (снижающую артериальное давление), антитромботическую (препятствующую тромбообразованию), сахароснижающую (при нарушении углеводного обмена и сахарном диабете) и гиполипидемическую (нормализующую уровень холестерина) терапию. Важно понимать, что лекарственная терапия может лишь поддержать состояние, с которым уже пришел пациент. Другими словами, таблетки не могут растворить имеющиеся атеросклеротические бляшки, но могут задержать прогрессирование процесса. Поэтому не стоит откладывать обследование.
В случаях, когда просвет артерий критически сужен, используют хирургические методы. Различают открытые и эндоваскулярные операции. К открытым относится эндартерэктомия – операция по удалению атеросклеротической бляшки вместе с внутренним слоем артерии. Достоинством ее является то, что бляшка удаляется полностью без возможности развития рестеноза – повторного сужения. Кроме того, существует шунтирование, когда в обход безвозвратно пораженного – закупоренного – участка сосуда проводится созданный либо из пластика, либо из пересаженного сосуда канал для восстановления адекватного кровоснабжения лежащих выше участков. К эндоваскулярным методам относятся баллонная дилатация и стентирование сосуда – метод расширения сосуда и установки внутрисосудистого «каркаса» – стента, который позволяет расширить суженный просвет на участке, где существует атеросклеротическая бляшка (она остается на месте, «размазанная» по стенкам).